
ADLとは?介護・医療で使われる意味と具体的な日常生活動作を解説
この記事でわかること

ADLとは、日常生活の自立度を示す基本的な指標で、介護や医療の現場で広く使われています。食事や整容、歩行や排泄など、人が生活を営むうえで欠かせない動作を評価するもので、BADLとIADLに分けて考えられます。
また、ADLが低下すると生活の質や介護の必要度に直結するため、評価スケールによる測定や低下要因の理解、防止策の実践が欠かせません。本記事ではADLの意味から測定方法、低下の原因や防止法、介護サービスとの関係までをわかりやすく解説します。
ADLとは
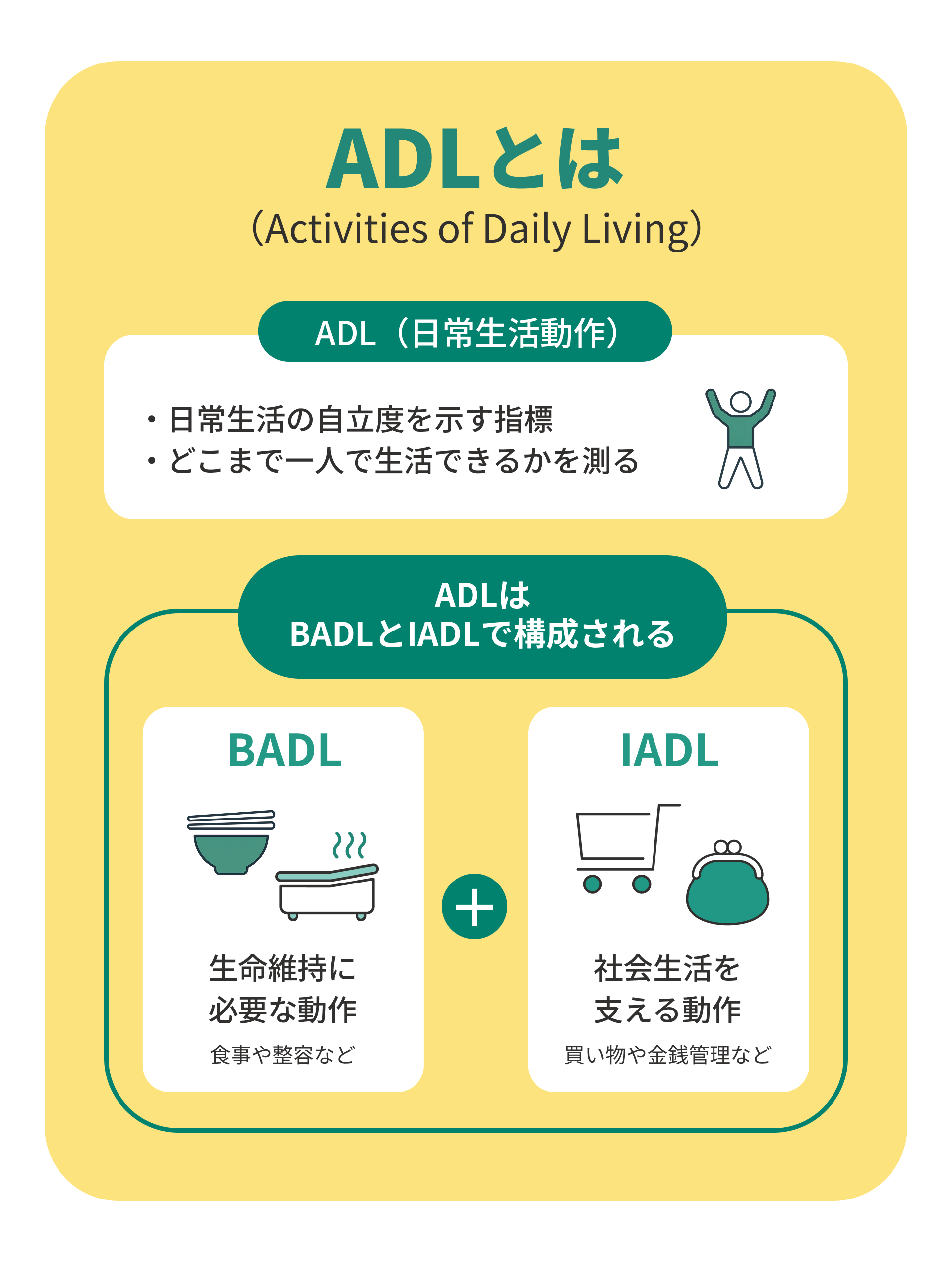
ADLは「Activities of Daily Living」の略で、日本語では「日常生活動作」と呼ばれます。食事や着替え、トイレ動作、入浴、歩行など、人が生活を続けるうえで最低限必要な動作を指し、これらがどの程度自分で行えるかを示す指標です。
医療や介護の現場では、ADLを評価することで支援の必要度やリハビリの目標を明確にできます。また、ADLには「基本的な動作」を示すBADLと、「生活を広げる動作」を示すIADLがあり、両方をあわせて生活の自立度を考えていきます。
BADLは食事や整容など生命維持に必要な動作
BADL(Basic ADL)は、生命を維持するために必要な基本的な動作を指します。
代表的なものには、食事を自分でとれるか、洗顔や歯磨きといった整容ができるか、衣服を着替えられるか、トイレでの排泄が自立しているか、入浴動作ができるか、そして歩行や移動が可能かどうかが含まれます。
これらは「生活の基盤」であり、BADLの低下は日常の安全や健康に直結します。そのため、介護現場ではまずBADLの状況を確認し、本人がどこまで自立できているかを見極めることが支援方針を決める基礎になります。
IADLは買い物や金銭管理など社会生活を支える動作
IADL(Instrumental ADL)は、社会的に自立した生活を送るために必要な動作を指します。たとえば、買い物に行き日用品を選んで購入できるか、調理をして食事を準備できるか、電話や交通機関を使えるか、そして金銭の管理ができるかなどが代表的です。
IADLは日常生活を広げ、より豊かな暮らしを可能にする動作です。IADLの低下は早期の認知機能障害とも関係があり、ADL全体の変化を予測するサインになることもあります。介護や医療の現場では、BADLだけでなくIADLの変化にも注目することが重要です。
ADLの平均値や基準値
ADLには年齢や健康状態によって差があり、平均値や基準値が設けられています。一般的に高齢になると筋力や体力が落ち、BADLやIADLの一部が難しくなる傾向があります。
評価スケールごとに点数化されるため、基準値を参考に「自立」「部分介助」「全介助」といった状態を判定します。たとえば、バーセルインデックスでは100点満点中80点以上が「自立」とされることが多く、60点以下は介助が必要と判断されます。
こうした基準は介護保険の要介護認定やリハビリ計画に活用されるため、ADLの平均や基準を理解しておくことは、今後の生活や介護準備に役立ちます。

ADL低下とは
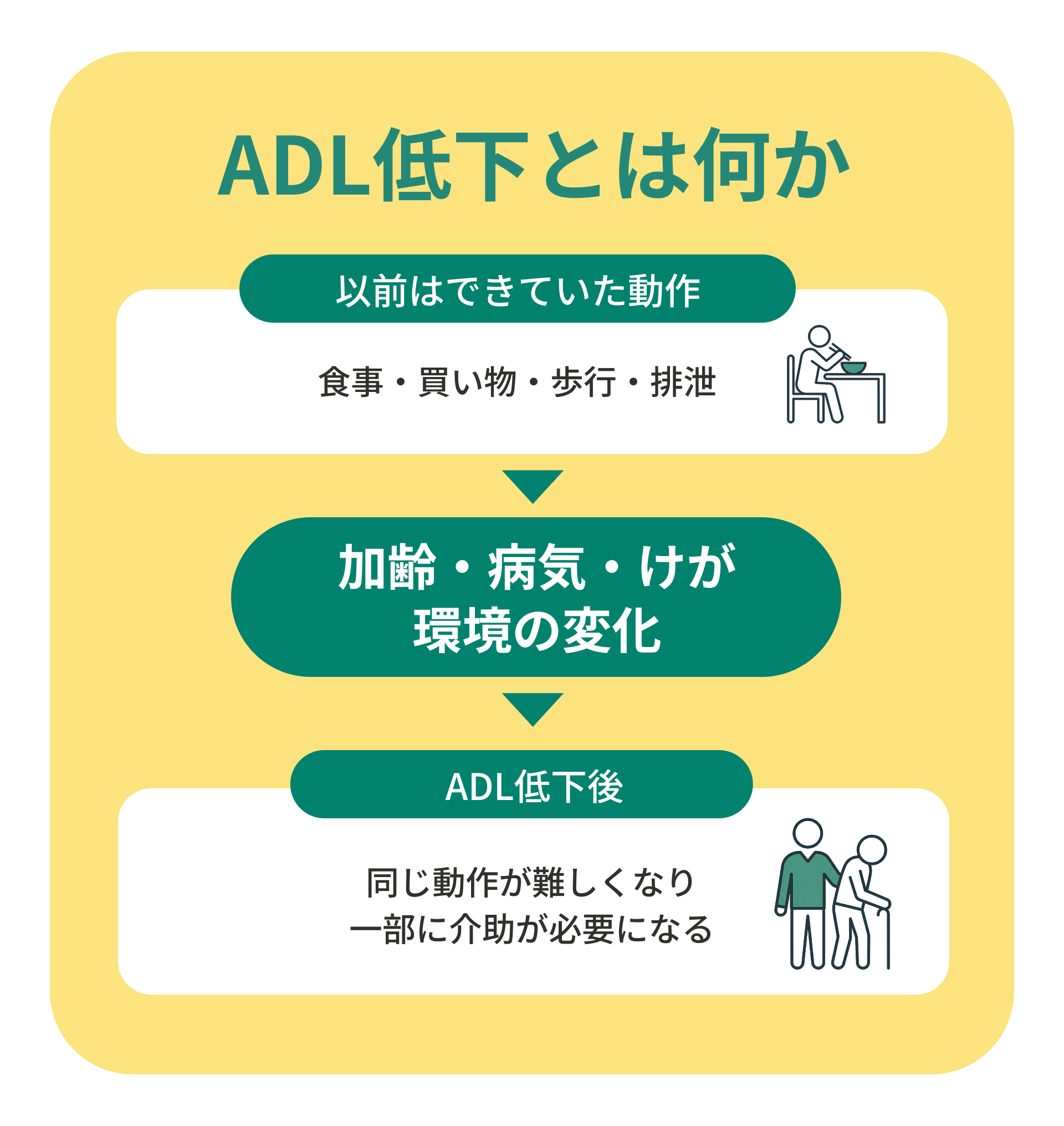
ADL低下とは、以前は自分でできていた日常の動作が難しくなる状態を指します。たとえば、歩いて買い物に行けていた人が外出を控えるようになったり、食事や排泄で介助が必要になったりすることです。
ADLの低下は加齢だけでなく、病気やけが、環境要因によっても起こります。ADLが下がると生活の自由度が減り、介護の負担が増すだけでなく、本人の自尊心や生活の質にも大きな影響を与えます。
そのため、ADL低下を早めに見つけ、適切な支援や予防を行うことがとても大切です。

ADL自立度は自立・部分介助・全介助で評価できる
ADLの状態は「自立」「部分介助」「全介助」の3段階で評価されることが一般的です。自立はすべての動作を自分で行える状態を指し、部分介助は一部の動作にサポートが必要な状態です。全介助は食事や移動など日常の多くの動作で介護が不可欠な状態を意味します。
評価は医師や看護師、介護職員によって観察され、本人や家族の聞き取りも加えて判断されます。こうした区分によって、必要な介護サービスの量やリハビリの目標が明確になり、適切な支援が可能になります。
ADL障害は歩行や排泄など基本動作が難しくなることを指す
ADL障害とは、歩行や排泄、入浴などの基本的な動作が自力で行いにくくなる状態を指します。たとえば、足腰の筋力低下によって立ち上がるのが難しくなったり、関節の痛みで着替えに時間がかかるようになったりするケースです。
これらの障害は日常生活の質を下げるだけでなく、転倒や誤嚥など新たな健康リスクにもつながります。ADL障害は必ずしも完全にできなくなるわけではなく、「困難になる」段階から始まることも多いため、早めの気づきと支援が重要です。
ADL低下に対する公的支援制度(介護保険など)
ADLが低下すると、自宅での生活が難しくなることがあります。その場合に利用できるのが介護保険制度です。介護保険では、要介護認定を受けることで、訪問介護やデイサービス、福祉用具の貸与といったサービスを受けられます。
また、リハビリ専門職による機能訓練や住宅改修の補助も制度の対象です。これにより、本人が自立した生活を続けやすくなり、家族の負担も軽減されます。ADLの低下を放置せず、公的支援制度を上手に活用することが暮らしを守る鍵となります。

ADLの測定方法
| 名称 | 評価内容 |
|---|---|
| バーセルインデックス | 食事・排泄・入浴・歩行など10項目を点数化して評価 |
| カッツ指数 | 入浴・着替え・食事・排泄・移動など6項目を自立/要介助で評価 |
| FIM | 運動と認知を含む18項目を7段階で評価 |
| Lawton尺度 | 買い物・調理・金銭管理などIADLを8項目で評価 |
| 老研式活動能力指標 | 13項目について「できる・できない」で評価 |
ADLは本人や家族の主観だけでなく、客観的な評価スケールを使って測定されます。これにより、自立度や介護の必要度を数値で把握でき、経過を比較したり介護計画を立てたりする際に役立ちます。
評価スケールにはいくつかの種類があり、それぞれ特徴や対象範囲が異なります。医療や介護の現場では複数の指標を使い分けながら、より正確に生活能力を判断していきます。
バーセルインデックスは10項目でADLを点数化する
バーセルインデックスは、食事や排泄、入浴、歩行など10項目について評価し、合計点で自立度を判断する方法です。
最高100点で、80点以上ならほぼ自立、60点以下なら介助が必要とされることが多いです。数値化できるため、リハビリの効果やADLの変化を追跡するのに適しています。
カッツ指数は6項目で自立か要介助かを判定する
カッツ指数は、入浴、着替え、食事、排泄、移動、排尿コントロールの6項目を評価します。
項目ごとに「自立」か「要介助」かを判断し、その組み合わせで生活の自立度を把握する方法です。簡便でわかりやすいため、高齢者医療や介護の現場で広く利用されています。
FIMは18項目を7段階で評価して自立度を示す
FIM(Functional Independence Measure)は、運動や認知を含む18項目を7段階で評価する方法です。
細かい段階付けにより、部分的な自立や軽度の介助が必要な場面を正確に捉えることができます。リハビリ病院や介護施設での評価に多く用いられ、機能回復の進み具合を客観的に把握できます。
Lawton尺度は8項目でIADLの自立度を評価する
Lawton尺度は、買い物や調理、洗濯、電話の使用、交通機関の利用、服薬管理、金銭管理など8項目を基準にして、IADLの能力を評価します。
特に認知症の早期発見や生活支援の必要度を見極めるのに役立ちます。BADLよりも高次な生活動作を把握できるのが特徴です。
老研式指標は13項目で高齢者の活動能力を測定する
老研式活動能力指標は、日本で開発された評価方法で、13項目について「できる・できない」を判定します。
身体的な動作だけでなく、買い物や金銭管理などIADLも含まれているため、総合的に高齢者の生活力を把握できます。地域包括ケアや介護予防の取り組みに活用されることが多く、日本の高齢社会に即した評価ツールといえます。

ADL低下の原因
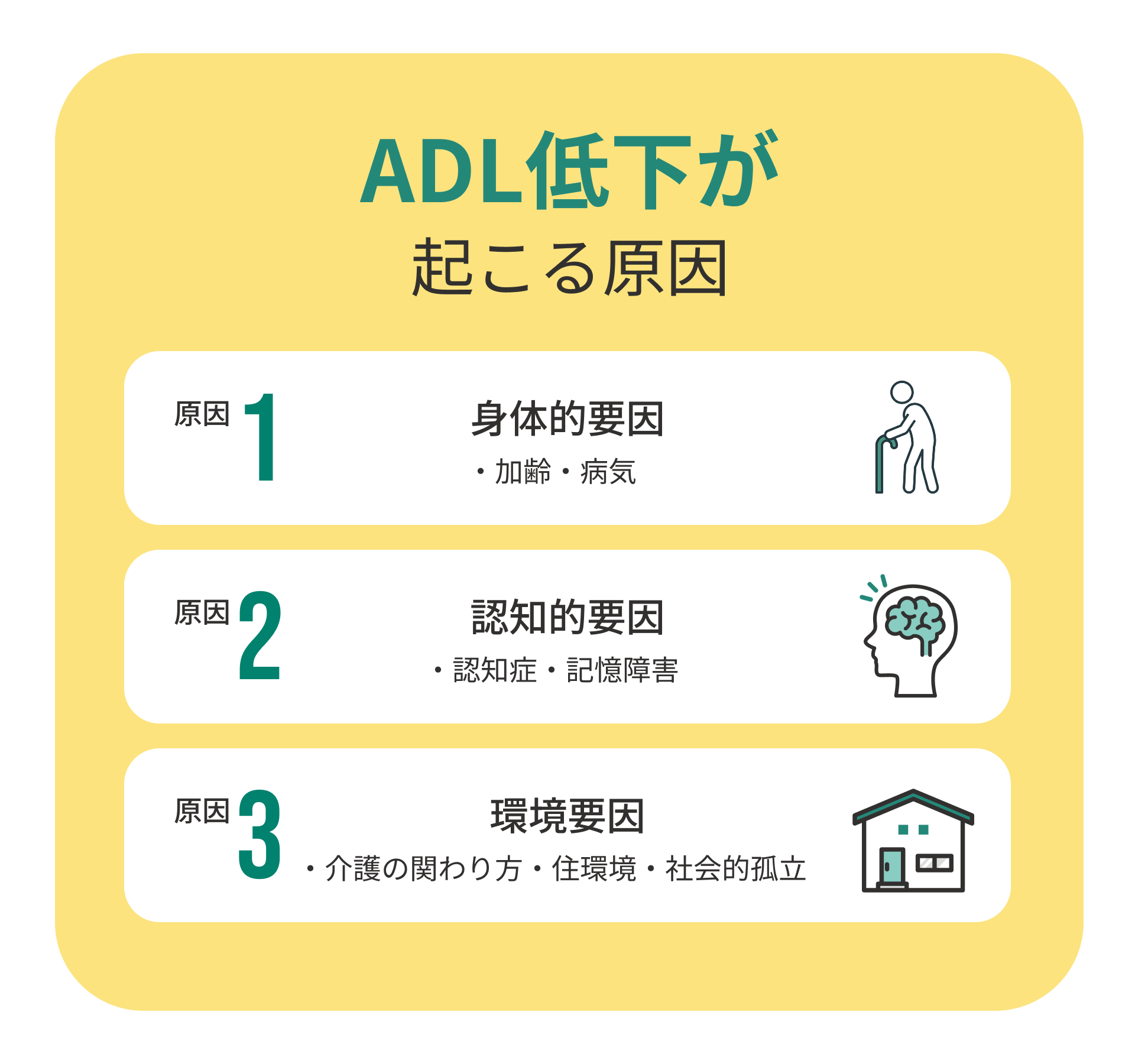
ADLの低下は、加齢や病気だけでなく、生活環境や支援の仕方によっても進行します。
身体的な衰え、認知機能の低下、そして環境からの影響が複雑に重なり合って起こるのが特徴です。そのため、原因を正しく理解することが、適切な予防や改善策を立てる第一歩となります。
加齢や慢性疾患は筋力や関節機能を低下させる
年齢を重ねると筋肉量や骨密度が減り、関節の動きも制限されやすくなります。さらに、高血圧や糖尿病、心疾患といった慢性疾患が進むと、体力や持久力も落ちやすく、歩行や移動が難しくなる場合があります。
こうした身体機能の低下は、転倒や骨折のリスクを高め、ADLの急速な低下につながります。
認知症や記憶障害はIADLを早期に低下させる
認知症や記憶障害が進むと、買い物や金銭管理、服薬の管理といったIADLの能力が早く失われやすいです。
これは、記憶力や判断力、計画性が必要とされる動作だからです。初期段階ではBADLは保たれることも多いため、IADLの低下は認知機能の変化を見極める重要なサインになります。
過剰介護や独居など環境要因もADLの低下につながる
支援が過剰すぎると、自分でできる動作を行う機会が減り、結果的にADLが低下することがあります。一方、独居で必要な支援や社会的な繋がりが不足している場合、活動量が減少しADLが低下しやすくなります。
住環境の安全性や家族・地域のサポート体制が不足していることもADL低下の原因になるため、環境面での配慮が欠かせません。
BPSDとは
BPSD(Behavioral and Psychological Symptoms of Dementia)は、認知症に伴って現れる行動や心理的な症状を指します。徘徊や幻覚、抑うつ、不安などが含まれ、本人の生活だけでなく介護者の負担にも大きく影響します。
BPSDが強くなると、日常生活動作がさらに難しくなり、ADLの低下が加速するため注意が必要です。
BPSDは徘徊や幻覚などの精神・行動症状を含む
BPSDの代表的な症状には、夜間に歩き回る徘徊、実際には存在しないものが見える幻覚、物盗られ妄想などがあります。
これらの症状は本人の安全を脅かすだけでなく、介護者の心身の負担を増やす大きな要因になります。そのため、適切な薬物治療や環境調整による対応が重要となります。
BPSDは活動性亢進・精神病様症状・感情障害・アパシーに分類される
BPSDは大きく4つのタイプに分類されます。活動性亢進は徘徊や興奮状態など、精神病様症状は幻覚や妄想、感情障害はうつや不安、アパシーは無気力や意欲低下を指します。
どの症状もADLの維持に悪影響を与えるため、症状の種類を理解して適切に対応することが、介護の質を保つうえで欠かせません。
廃用症候群とは
廃用症候群は、病気やけがで長期間寝たきりになるなど、体を動かさない生活が続くことで起こる状態です。筋力の低下、関節のこわばり、内臓機能の低下などが同時に進み、ADLが急激に落ちてしまいます。
廃用症候群は高齢者に多く見られますが、若い人でも長期入院などで発生することがあります。
廃用症候群は筋力低下・褥瘡・誤嚥性肺炎を引き起こす
体を動かさない状態が続くと筋力が急激に衰え、立ち上がりや歩行ができなくなります。さらに、同じ姿勢を続けることで褥瘡(床ずれ)ができたり、飲み込む力が弱まって誤嚥性肺炎を起こしたりするリスクも高まります。
これらの合併症は命に関わる場合もあるため、早期の予防と対策が欠かせません。
廃用症候群は体を動かすことと栄養管理で予防できる
廃用症候群を防ぐには、できる範囲で体を動かすことが何より大切です。寝たきりであっても手足を軽く動かす運動や、座る・立つといった動作を取り入れることが効果的です。
また、筋力維持のために十分な栄養とタンパク質を摂ることも重要です。医療スタッフや介護者が協力し、日常的に活動を促すことで予防が可能になります。
ADL低下の防止法
ADLの低下を防ぐには、日々の生活の中で体と心sokuteihouhou を整える工夫が必要です。運動や栄養、身だしなみ、住環境の整備といった取り組みは、誰もが実践できる予防策です。
小さな工夫を積み重ねることで、生活の自立度を守り、QOL(生活の質)を高めることにつながります。
運動習慣は筋力とバランスを維持してADLを守る
定期的な運動は、筋力を保ち、関節の動きを維持するために欠かせません。特に、歩行や立ち上がりに必要な下肢の筋力や、転倒を防ぐバランス感覚を養う運動が効果的です。
ウォーキングや軽い筋力トレーニング、ストレッチなどを無理なく続けることが、ADLを守る第一歩となります。

栄養管理は健康維持とADL維持に直結する
バランスの取れた食事は体の健康を支える基本です。特にタンパク質は筋肉を維持するために必要不可欠であり、魚や肉、豆製品を適度に取り入れることが勧められます。また、ビタミンやカルシウムも骨や体調管理に役立ちます。
栄養状態が悪化すると体力が落ち、ADL低下につながるため、毎日の食事に意識を向けることが大切です。
整容やセルフケアは自尊心を守りQOLを高める
身だしなみを整えることは、外見だけでなく心の健康を守るうえでも重要です。洗顔や歯磨き、髪型を整えるといったセルフケアを続けることで、自尊心が保たれ、生活への意欲も高まります。
整容の習慣は周囲との関わりを積極的に持つきっかけにもなり、結果としてADLの維持に役立ちます。
住環境整備は転倒や事故を防いでADLを守る
生活の場を安全に整えることもADL低下の防止に直結します。段差をなくす、滑りにくい床材を使用する、手すりを設置するといった工夫で転倒や事故を防げます。
また、十分な明るさの確保や、整理整頓された環境は安心感を生み、日常生活の動作をスムーズにします。住環境の改善は、本人だけでなく介護する家族の負担軽減にもつながります。
介護者支援の必要性
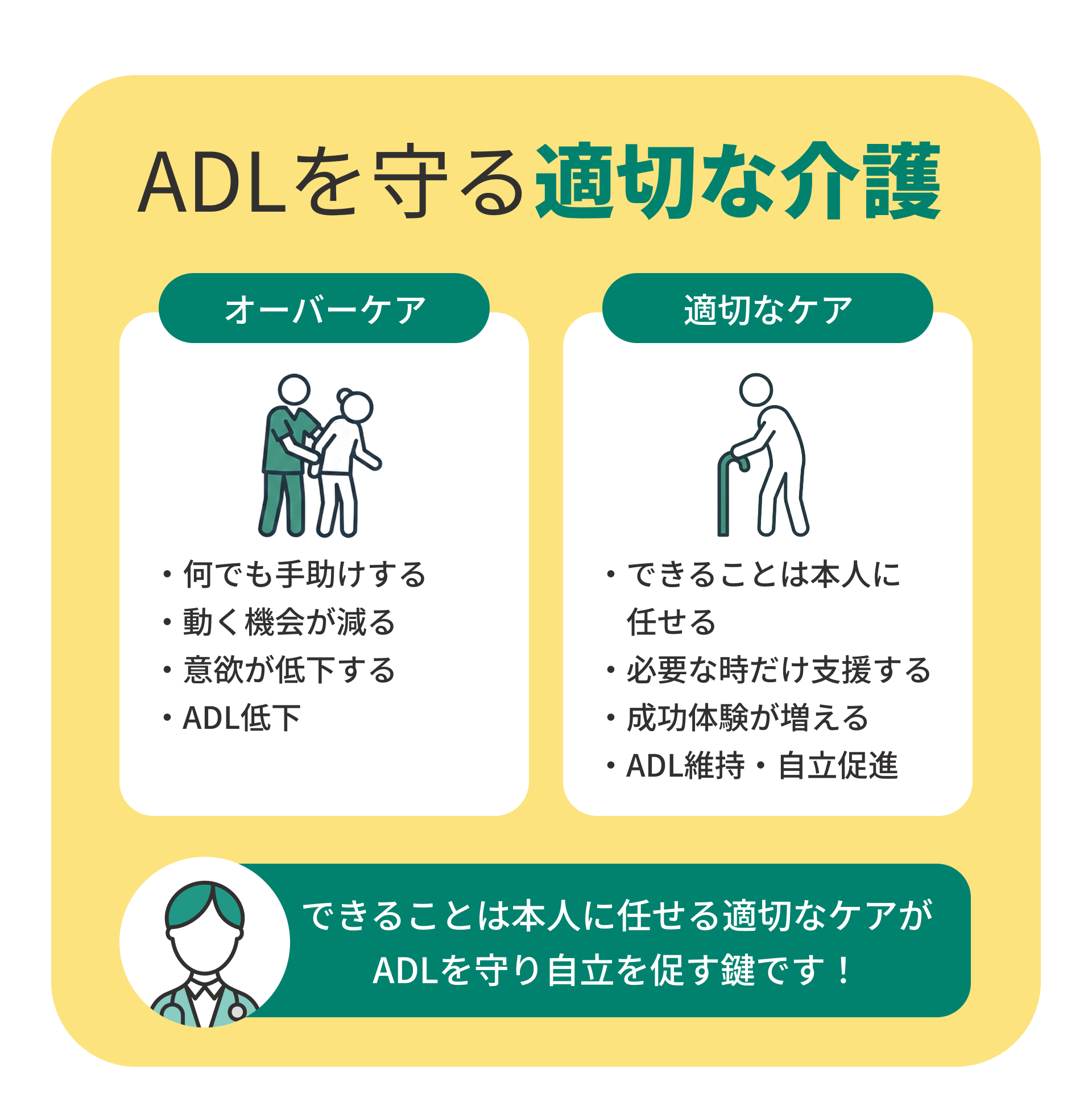
介護者の支援のあり方はADL維持に重要です。本人の自立を尊重し、できる部分を支援する「適切なケア」を行うことで、ADLの低下につながるとされています。
介護者が「できることは本人に任せる」姿勢を持つことが、ADLを守り自立を促す重要なポイントです。
本人に任せる支援は自立を維持してADL低下を防ぐ
食事や着替え、歩行など、本人ができる動作はできるだけ自分で行ってもらうことが大切です。介護者がすべて手助けしてしまうと、本人が動作する機会を失い、結果的に機能低下が進みます。
適度に任せることで「自分でできる」という意欲を育み、ADL低下の防止につながります。
リハビリ型サービスの利用はADL改善に直結する
デイサービスや訪問リハビリなど、リハビリを中心としたサービスを利用することで、ADLの改善が期待できます。専門職による運動指導や訓練は、筋力維持や機能回復を助け、生活の自立度を高めます。
特に継続的に利用することで効果が積み重なり、ADLの維持・向上に役立ちます。
補助具を使えば安全にADLを維持できる
杖や歩行器、手すり、補聴器などの補助具は、日常生活の安全を支える大切な道具です。適切に活用すれば、転倒や事故を防ぎ、本人が自分の力で生活を続けやすくなります。
補助具はADLを下げる要因ではなく、自立を助ける支援ツールであるという意識が重要です。

ICFとは
ICF(国際生活機能分類)は、世界保健機関(WHO)が提唱した枠組みで、人の生活機能を多面的にとらえることを目的としています。
従来の「障害を中心にした捉え方」とは異なり、心身の機能だけでなく活動や社会参加、さらに環境要因や個人要因を含めて総合的に評価するのが特徴です。ICFを活用することで、ADLの低下が起きている背景や改善の方向性を明確にし、支援に役立てることができます。
ICIDHは障害分類だがICFは生活機能全体を分類する
ICIDH(国際障害分類)は、障害を中心に整理した旧来の分類方法でした。これに対してICFは、心身の機能や構造、活動、社会参加、さらに環境因子や個人因子まで含めて生活全体を評価します。
そのため、単に「できる・できない」を判断するだけでなく、その人が生活の中でどのように参加できているかまで把握できるのです。
ICFは心身機能・活動・参加と環境因子・個人因子で構成される
ICFは大きく「心身機能・構造」「活動」「参加」の3つの要素を軸に、環境因子と個人因子を加えて構成されています。心身機能は体や心の働きを、活動は日常の行為を、参加は社会生活への関わりを表します。
そして、環境因子は住環境や社会制度、個人因子は年齢や性格などを含みます。これらを総合的にとらえることで、ADLの低下原因を単なる身体機能の衰えだけでなく、多方面から理解できます。
ICFモデルを活用するとADL低下の原因分析と改善策立案ができる
ICFモデルを活用すると、ADL低下の背景にある複数の要因を整理でき、より効果的な改善策を立てられます。たとえば、歩行が難しい場合でも「筋力低下」が原因なのか「住環境に手すりがないこと」が原因なのかを分けて考えられます。
これにより、リハビリや住環境整備など適切な支援方法を選択でき、本人の自立度を高める支援が実現します。
介護サービスや訓練の活用
ADLは低下したとしても、適切な介護サービスやリハビリ訓練によって改善する可能性があります。医療や介護の現場では、専門職の指導を受けながら継続的に取り組むことで、再び自立度を取り戻す事例も少なくありません。
サービスをうまく活用することが、自立を長く保つための大きな力になります。
リハビリや訓練はADLを回復させる効果がある
理学療法士や作業療法士によるリハビリは、筋力やバランスを改善し、日常生活動作を回復させる効果があります。特に歩行訓練や動作練習は、生活の質を直接的に高める取り組みです。
デイサービスや訪問看護は継続的にADLを支援できる
デイサービスでは運動やレクリエーションを通じて体力や交流を維持でき、訪問看護では自宅での健康管理やリハビリが受けられます。継続的に支援を受けることで、ADLの低下を防ぎながら生活を続けられます。

廃用症候群からの回復事例はADL改善の可能性を示す
一度ADLが低下しても、廃用症候群から回復した事例のように、適切な訓練で改善が可能です。これは「もう動けない」と諦めずに、早めに介入することの大切さを示しています。
資料請求や施設見学は最適なADL支援先の選定に役立つ
介護サービスを選ぶ際には、資料請求や施設見学を通じて、自分や家族に合った支援先を探すことが重要です。サービス内容やスタッフの対応を確認することで、安心して継続的な支援を受けられる環境を整えられます。
ADLに関するよくある質問
ADLについては、介護や医療の現場でよく尋ねられる疑問がいくつかあります。ここでは代表的な質問に答えることで、理解を深めるとともに実生活で役立つ知識を整理します。
ADLとIADLはどちらが先に低下しますか?
一般的には、IADLのほうがADLよりも先に低下するといわれています。IADLは買い物や金銭管理、服薬管理など、認知機能や判断力を必要とする動作が多いためです。一方、ADLは食事や着替え、排泄などの基本的な動作であるため、比較的長く維持される傾向があります。そのため、IADLの変化は認知症や生活機能低下の早期サインとして重要視されています。
ADLを評価するのは誰ですか?
ADLの評価は主に医師、看護師、理学療法士、作業療法士、介護福祉士といった専門職によって行われます。本人や家族からの聞き取りも大切ですが、実際の動作を観察して評価することが基本です。これにより客観的な判断が可能になり、適切な介護計画やリハビリの方針につながります。また、公的な介護保険の認定調査でもADLの評価は重要な要素となります。
ADLの理解と対策でQOLを向上させる
ADLは、食事や入浴、移動といった基本的な日常生活動作を指し、自立度を示す重要な指標です。ADLが低下すると生活の自由度が制限され、介護の負担や本人の自尊心に大きく影響します。しかし、適切な評価スケールを用いた測定、低下の原因を理解した予防、リハビリや介護サービスの活用によってADLを維持・改善することが可能です。また、介護者の支援の仕方や住環境の整備も、自立を守るうえで大きな力になります。ADLを正しく理解し、日常生活に活かすことが、QOLを高める最も確かな方法といえるでしょう。

まずはお気軽にご相談ください。









医学博士/整形外科専門医/リウマチ専門医/リハビリテーション科専門医
肩こり・腰痛・関節痛などの慢性疼痛から、関節リウマチ、骨粗鬆症、スポーツ障害まで幅広く診療。 日常生活に根ざした運動指導・セルフケアの啓発にも力を入れている。肩や膝、腰の痛みなど日常の体の不調やADLなど日常生活動作についても、医学的根拠に基づいた分かりやすい解説を行っている。