
脳血管性認知症の初期症状と進行の特徴をわかりやすく解説
この記事でわかること

脳血管性認知症は、脳の血管が詰まったり破れたりすることで脳の一部が損傷し、記憶や判断、感情の働きに影響が出る認知症の一つです。
アルツハイマー型とは異なり、脳卒中や生活習慣病が原因で起こることが多く、進行の仕方も「階段状」と呼ばれるように急激な悪化と安定期を繰り返すのが特徴です。
本記事では、初期に見られるサインや進行のパターン、診断方法、治療・リハビリ、介護支援制度、そして再発を防ぐための予防策までを詳しく整理します。早期に気づくことができれば、進行を遅らせ生活の質を守ることができます。
脳血管性認知症の初期症状と特徴を理解する
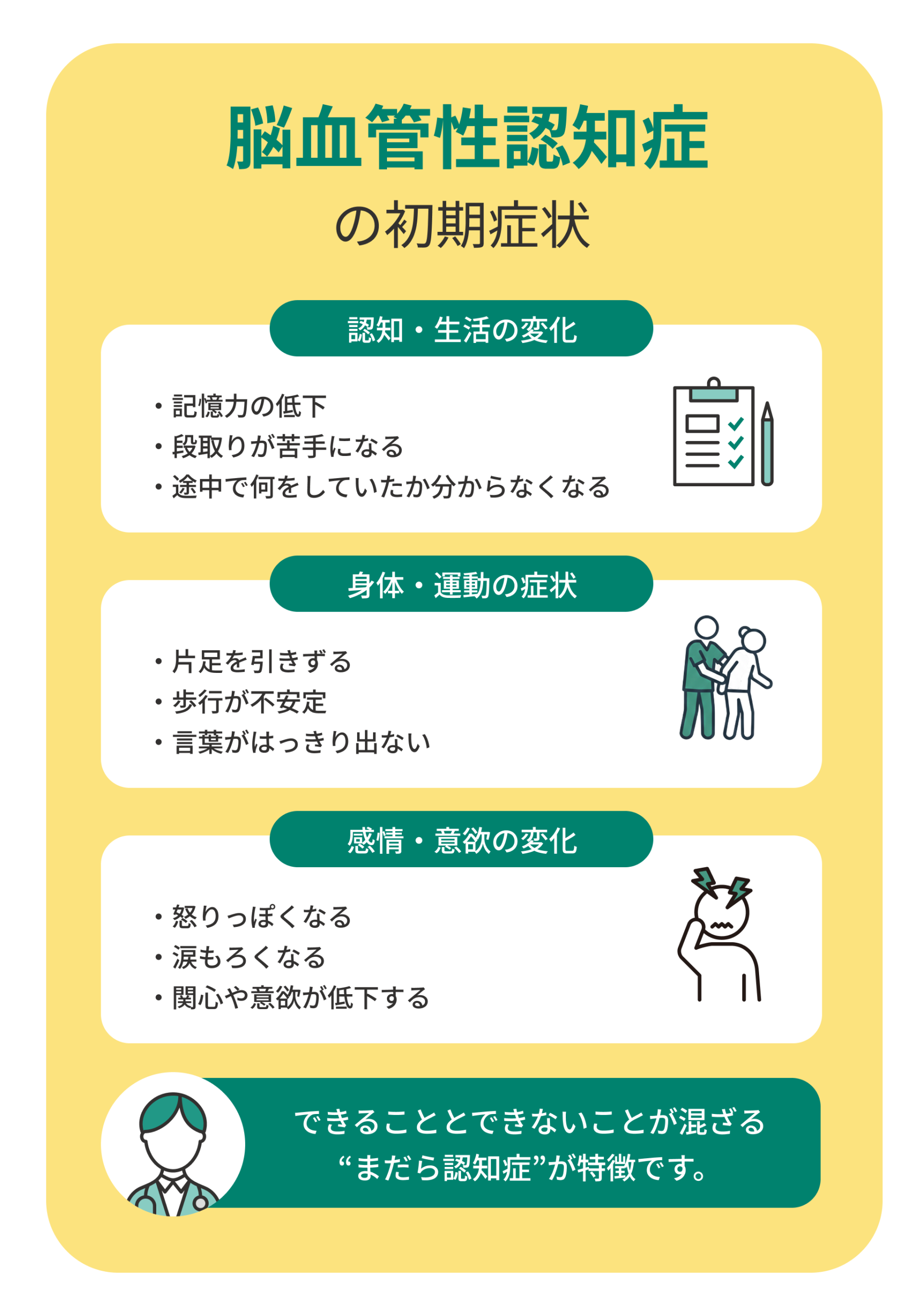
脳血管性認知症の初期段階では、脳のどの部分が損傷しているかによって現れる症状が異なります。一般的には記憶力の低下に加え、段取りが苦手になる、感情の起伏が激しくなるといった変化が見られます。
身体の麻痺や言語のもつれなど、脳卒中に似た症状が出ることも多く、本人も家族も単なる加齢のせいと誤解しやすい点が注意です。
脳の障害が部分的なため、「できること」と「できないこと」が混ざる“まだら認知症”の傾向があり、日によって調子が変わるのも特徴の一つです。こうしたサインを早めに見抜くことで、治療や介護の準備を始めやすくなります。
記憶障害や段取りの難しさが生活に影響する
初期の段階では、昨日の出来事を忘れる、予定を何度も確認するなどの記憶障害が現れます。
また、料理や掃除など手順を考える動作が難しくなり、「途中で何をしていたか分からなくなる」といった困りごとが増えます。これらは単なる物忘れではなく、脳の一部がダメージを受けているサインです。
家族は「忘れっぽい」よりも「段取りが苦手になった」変化を意識すると気づきやすくなります。早期発見により、進行を遅らせるリハビリや生活支援を始めることが可能です。
歩行障害や言語障害など身体的な症状が目立つ
脳血管性認知症は、認知機能の低下だけでなく、身体に表れる症状も特徴的です。
片足を引きずる、手足が動かしにくい、言葉がはっきり出てこないなどの症状が初期から出ることがあります。これは脳の運動や言語を司る部分に障害が起きているためです。
歩行の不安定さが増すと転倒リスクも高まり、介護が必要になるケースもあります。こうした身体変化を見逃さず、リハビリ専門職に相談することが重要です。
感情変化や意欲低下が初期から出ることがある
感情のコントロールが難しくなり、怒りっぽくなる、涙もろくなる、何事にも関心を示さなくなるなど、精神的な変化も初期から見られます。
これは脳の前頭葉や大脳辺縁系の機能が低下することで、感情の抑制や意欲の調整がうまくいかなくなるためです。
周囲は「性格が変わった」と感じることもありますが、本人の意志ではなく病気による変化であると理解することが支えになります。こうした症状も含め、早めの受診が望まれます。

進行は階段状に悪化し安定期を挟みながら進む
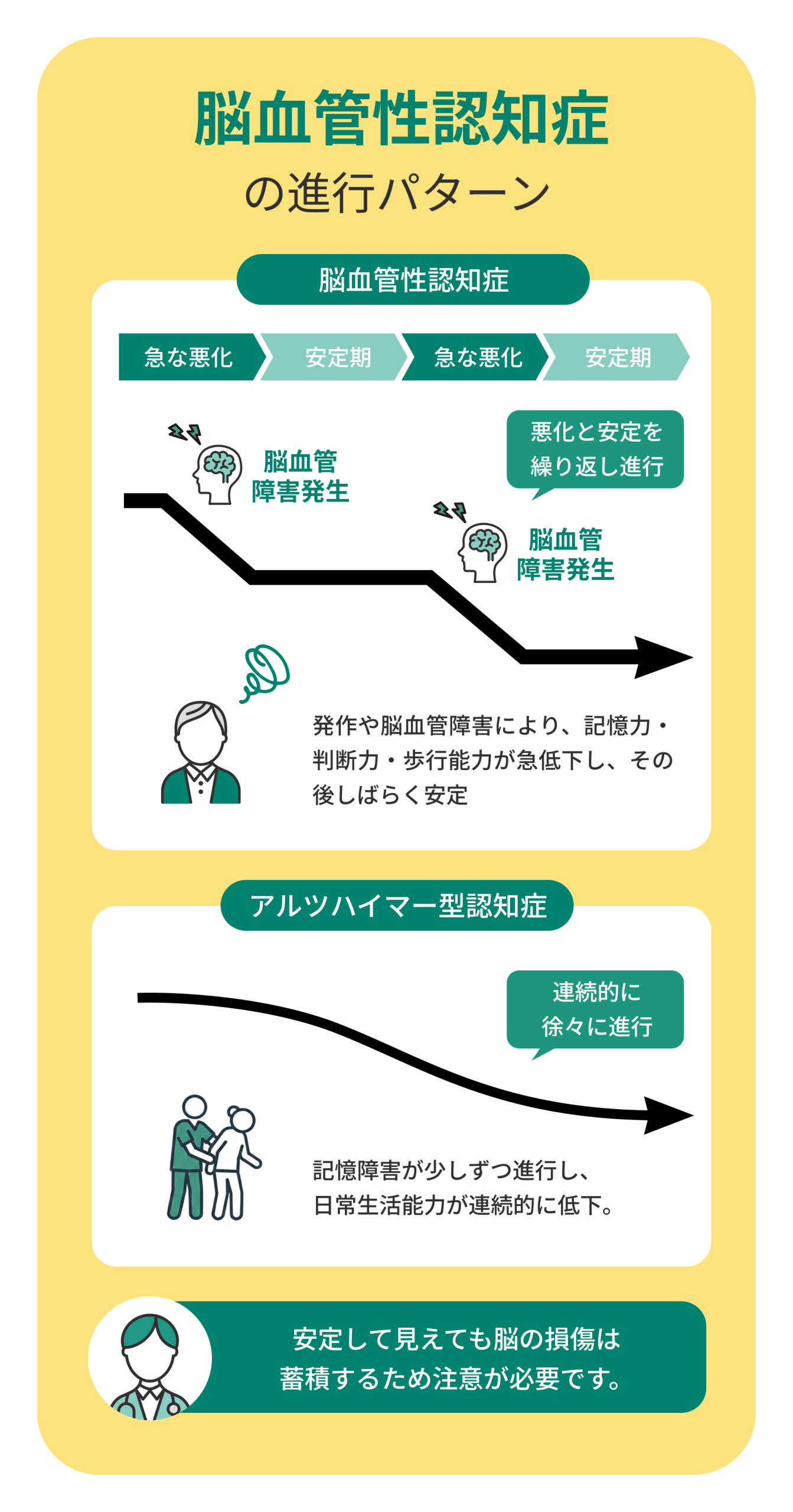
脳血管性認知症の特徴の一つが、症状の進み方が「階段状」である点です。突然状態が悪化し、その後しばらく安定するという流れを繰り返します。
この進行パターンは、脳の血管が再び詰まったり、出血を起こしたりすることで新たな損傷が起きるためです。再発のたびに脳の機能が少しずつ低下し、生活動作や思考力に影響します。
安定期があるために「良くなった」と誤解されやすいですが、脳のダメージは蓄積しているため、経過観察と予防的治療が欠かせません。早期の医療介入が、次の悪化を防ぐ鍵になります。
脳血管性は身体症状が早期から出やすい
脳血管性認知症では、記憶障害よりも先に身体的な症状が現れることがあります。
片側の手足が動かしにくい、よろけやすい、食事中にむせやすいなど、脳卒中に似た症状が特徴です。脳の血流が悪くなることで、運動や感覚を司る神経がダメージを受けているためです。
これらの身体症状は、本人の生活を不便にするだけでなく、家族が「認知症とは思わなかった」と見逃す原因にもなります。身体の不調が続くときは、早めに神経内科やもの忘れ外来を受診しましょう。
アルツハイマー型は徐々に進行し脳血管性とは異なる
アルツハイマー型認知症は、脳全体の萎縮によって少しずつ症状が進みます。これに対し、脳血管性認知症は脳卒中や血管の詰まりによって「段階的」に進行します。
アルツハイマー型では記憶障害が中心ですが、脳血管性では感情の起伏、歩行障害、言語障害など多面的な症状が見られます。
両方を併発する「混合型認知症」も多く、その場合は薬物療法と生活改善の両立が求められます。進行の仕方を理解しておくと、介護方針を立てやすくなります。
脳卒中と生活習慣病が脳血管性認知症を引き起こす
脳血管性認知症の最大の原因は、脳の血流を妨げる疾患です。脳梗塞や脳出血などの脳卒中が起こると、神経細胞が酸素不足になり機能を失います。
また、高血圧や糖尿病、脂質異常症などの生活習慣病は血管を傷つけ、脳卒中のリスクを高めます。これらの病気を放置すると、認知機能の低下が進みやすくなります。
定期検診で血圧や血糖をコントロールすることが、脳血管性認知症の予防に直結します。生活習慣を整えることが最も効果的な「治療の第一歩」です。
脳梗塞や脳出血による脳の損傷が主な原因である
脳の血管が詰まると脳梗塞、破れると脳出血を起こします。どちらも神経細胞が酸素や栄養を失い、脳の働きが部分的に失われることが原因です。
損傷を受けた脳の領域によって、記憶・言語・感情・運動などの症状が異なります。特に前頭葉が損傷すると、意欲低下や人格変化が目立ちやすくなります。
このように、脳血管性認知症は「脳のどこがどの程度障害されたか」で症状が決まる点が特徴です。再発を防ぐには、血圧や脂質の管理が不可欠です。
高血圧や糖尿病などの生活習慣病がリスクを高める
血圧が高い状態や血糖値の上昇は、血管の壁を傷つけ動脈硬化を進めます。
その結果、脳への血流が滞り、血栓や小さな出血が繰り返されることで、徐々に認知機能が落ちていきます。生活習慣病は放置すると進行が早くなるため、日常的な管理が非常に大切です。
塩分を控えた食事、適度な運動、十分な睡眠、そして禁煙が基本です。小さな改善でも、長期的には脳の健康を守る大きな一歩となります。
診断とチェック方法で早期発見につなげる
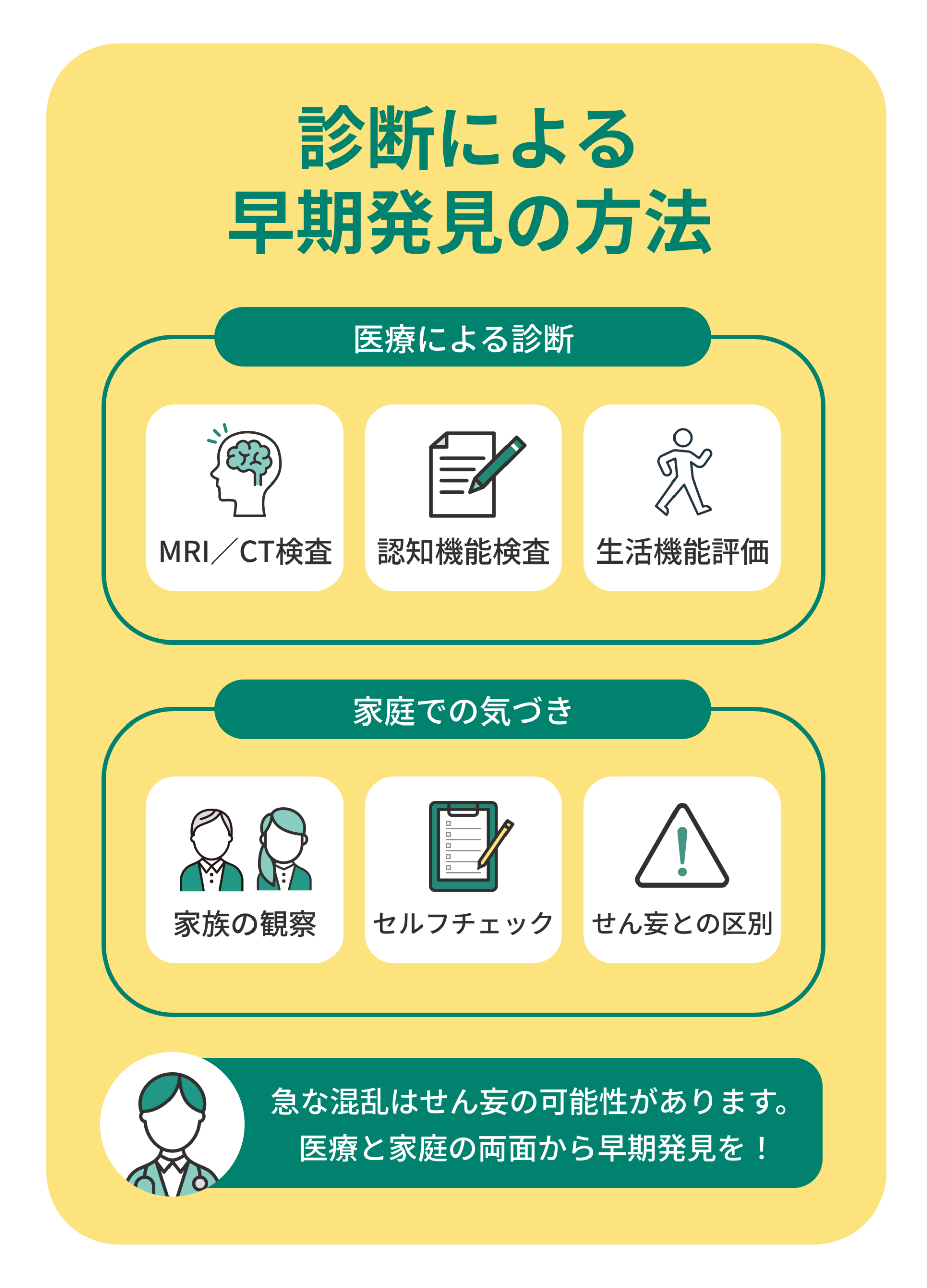
脳血管性認知症は、脳の異常を画像で確認できる数少ない認知症の一つです。
症状の現れ方が複雑なため、医師による診断では「どの部位にどんな損傷があるか」を調べ、認知症のタイプを見極めます。
早期に発見できれば、進行を遅らせる治療を始められるだけでなく、介護の準備や生活環境の調整にも時間を確保できます。家族の観察が発見のきっかけになるケースも多く、日常の小さな変化を見逃さないことが大切です。
MRIやCTで脳血管の障害を確認できる
MRIやCTは、脳血管性認知症の診断で最も重要な検査です。
これらの画像検査で脳梗塞や脳出血の跡を確認することで、どの部位が障害されているかを把握できます。小さな梗塞が複数ある「多発性脳梗塞型」や、深部に損傷を持つ「ラクナ型」など、タイプごとの診断も可能です。
画像によって客観的に脳の変化を確認できるため、誤診を防ぐ効果もあります。定期的に検査を受けることで、再発や悪化の兆候を早期に発見できます。
認知機能検査や生活機能評価で診断を補う
画像だけでなく、記憶力や判断力を評価する認知機能検査も行われます。
代表的なものに「長谷川式簡易知能評価スケール(HDS-R)」や「MMSE(ミニメンタルステート検査)」があり、会話や質問への受け答えで脳の働きを確認します。
また、日常生活での行動観察も診断の重要な要素です。服の着替えや金銭管理など、生活機能をどの程度保てているかをチェックすることで、支援の必要度を判断します。
家族の観察やセルフチェックが早期発見につながる
本人が気づかないうちに進行してしまうため、家族の観察が大きな役割を果たします。
「話がかみ合わなくなった」「同じ質問を何度も繰り返す」「感情の波が激しい」などの変化が続く場合は、早めの受診を考えましょう。
最近では、簡単な質問に答えるだけのセルフチェックツールも普及しています。疑いを持った時点で専門医に相談することが、将来の生活の質を守る第一歩です。
せん妄と認知症を区別することが重要
せん妄は、一時的に意識が混乱する状態で、高齢者に多く見られます。
感染症や薬の副作用、脱水などが原因で起こりやすく、突然始まり数日で回復するのが特徴です。これに対し、認知症はゆっくりと進行し、持続的な記憶障害が続きます。
せん妄を認知症と誤解すると、治療のタイミングを逃すおそれがあります。急な混乱や幻視が見られる場合は、内科的な検査を含めた総合的な診断が必要です。


治療とリハビリで進行を遅らせることができる
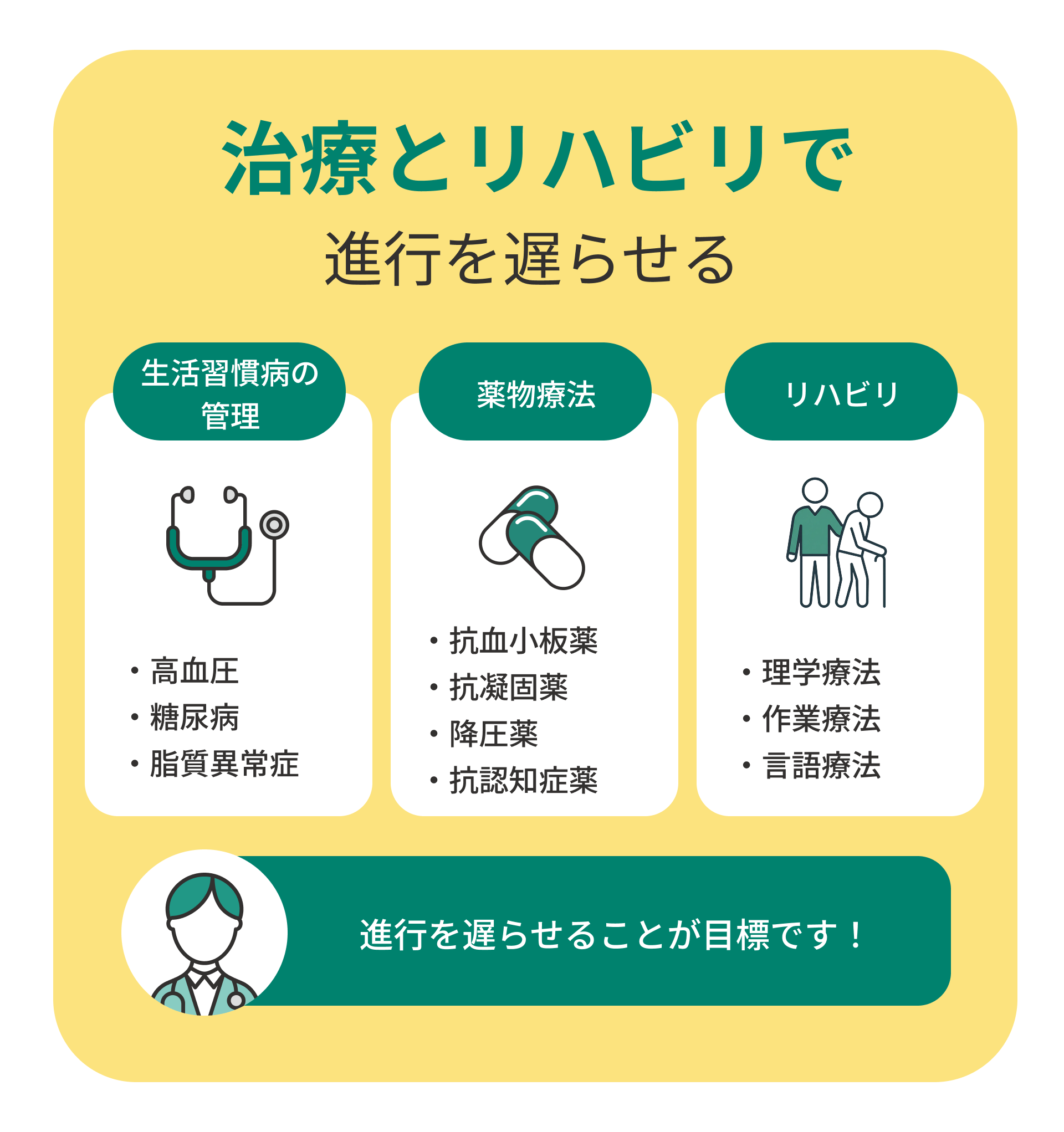
脳血管性認知症は完全に治る病気ではありませんが、進行を遅らせることは可能です。
治療の中心は、再発を防ぐための血管ケアと、残された脳機能を維持するリハビリです。薬物療法で血流を保ち、生活習慣病のコントロールを徹底することが欠かせません。
さらに、リハビリを通じて身体機能や言語能力を保つことで、本人の自立を支え、介護負担を軽減できます。
生活習慣病の治療が進行抑制に不可欠
高血圧や糖尿病、脂質異常症の管理が最も基本的な治療です。
血圧を一定に保つことで脳の血流を安定させ、血管の再発リスクを減らせます。定期的な通院や薬の服用を続けることが、長期的に見て最も効果的な対策になります。
食事では塩分や脂質を控え、野菜や魚を多く取り入れるのが望ましいです。医師と管理栄養士の指導を受けながら、体全体の健康を整えることが進行抑制につながります。
薬物療法で血管障害や併発症状に対応
脳血管性認知症では、血液の流れを保つための薬や、再発を防ぐ薬が用いられます。
代表的なのは「抗血小板薬」や「抗凝固薬」で、血栓を作りにくくし、脳梗塞の再発を防ぎます。血圧を下げる降圧薬や、血糖を整える糖尿病治療薬も重要です。これらの薬は医師の厳重な管理のもとで処方されます。服用開始前に必ず専門医にご相談ください。
また、アルツハイマー型を併発している場合は「抗認知症薬(ドネペジルなど)」を併用することもあります。薬は症状や体質によって異なるため、自己判断で中止せず、医師の指示に従うことが大切です。
作業療法・理学療法・言語療法で生活機能を維持
脳血管性認知症のリハビリは、脳の残された機能を最大限に生かすために行われます。
「理学療法」では歩行や姿勢を安定させ、「作業療法」では食事や着替えなどの日常動作を練習します。「言語療法」は、発音や会話のトレーニングを通して言葉の力を保ちます。
リハビリは毎日の積み重ねが重要で、家庭でも継続できる工夫が効果を高めます。デイサービスやリハビリ特化型施設の利用も、モチベーションを維持する手段になります。
介護認定を受けて適切な介護・看護支援を活用する
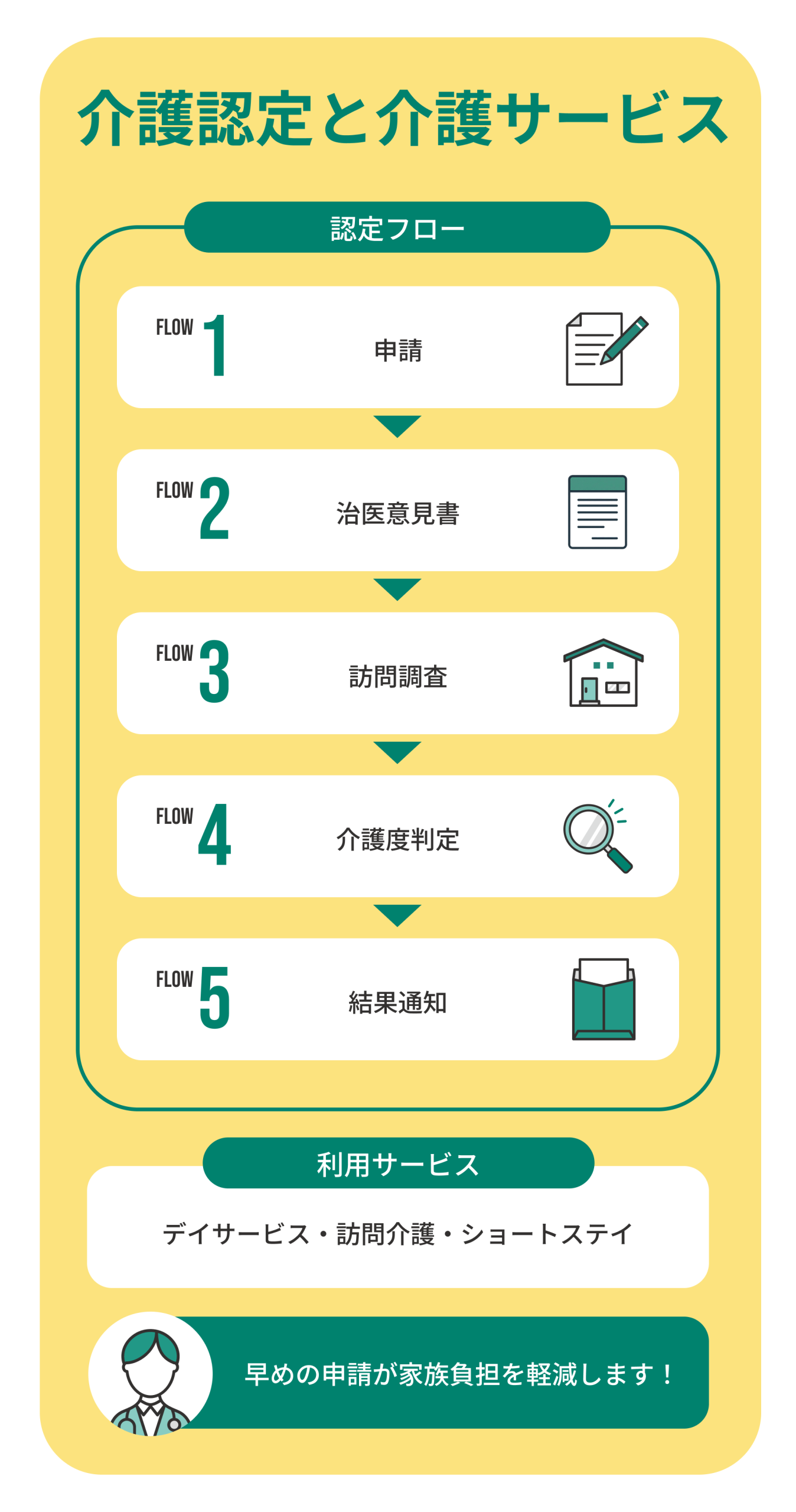
脳血管性認知症は進行に応じて介護が必要になります。
介護保険制度を利用することで、デイサービスや訪問介護、リハビリなどの支援を受けられます。要介護認定を受けると、費用の一部が保険で補われ、在宅でも安心して生活を続けられる仕組みです。
本人の自立を支えるだけでなく、家族の負担を減らすためにも、早めの申請が推奨されます。介護認定は病院や地域包括支援センターで相談可能です。
介護認定の流れ5ステップを理解する
介護認定は、①申請 → ②主治医意見書 → ③訪問調査 → ④介護度判定 → ⑤結果通知の5段階で行われます。
申請は市区町村の窓口で行い、調査員が本人の状態を確認します。その後、介護度が「要支援1〜2」「要介護1〜5」に区分され、受けられるサービスが決まります。
申請から結果通知までには1か月前後かかるため、早めの行動がポイントです。医師やケアマネジャーに相談しながら進めると、スムーズに認定を受けられます。

認定後はデイサービス・訪問介護・ショートステイを利用する
介護認定後は、ケアマネジャーと相談して必要なサービスを選びます。
デイサービスでは日中のリハビリや入浴、レクリエーションが受けられ、訪問介護ではヘルパーが自宅で生活支援を行います。ショートステイは家族が休息を取る際に一時的に利用できる施設です。
これらのサービスを組み合わせることで、本人の生活の質を保ちながら、家族の介護負担を軽減できます。
人格変化への対応と家族支援の方法を知る
脳血管性認知症では、怒りっぽくなったり無関心になったりと、性格の変化が現れることがあります。
家族が感情的に反応してしまうと、お互いに疲れてしまうため、穏やかに声をかけ、安心できる環境を整えることが大切です。
また、介護者自身のストレスケアも忘れてはいけません。地域包括支援センターや家族会などの相談窓口を活用し、孤立しないよう支援を受けることが重要です。

末期症状では寝たきりや嚥下障害が強まりその後の過程は個人差が大きい
脳血管性認知症が進行すると、身体機能の低下が目立ち始めます。
寝たきりになることで筋力が衰え、褥瘡(じょくそう)や肺炎などの合併症が起こりやすくなります。また、嚥下(えんげ)機能が低下し、食べ物や飲み物を誤って気道に入れてしまう「誤嚥性肺炎」が増えることもあります。
末期には意思疎通が難しくなり、介護と医療の両面から支えが必要です。
失語や失禁などの重度症状が進行する
脳の損傷が広がると、言葉を理解したり話したりする力が低下します。これを「失語」と呼び、意思疎通が難しくなるため介護者のサポートが欠かせません。
また、排尿や排便を自分でコントロールできない「失禁」も起こりやすくなります。本人の尊厳を守るため、介護用パンツや排泄ケア用品を活用し、清潔な環境を保つことが大切です。
これらの症状が出ても、適切な支援によって快適さを保つことは可能です。
誤嚥性肺炎が予後に影響を与える
嚥下機能が低下すると、食べ物が気管に入り込み肺炎を起こすことがあります。これが「誤嚥性肺炎」です。
繰り返すうちに体力を奪い、命に関わることもあるため、食事形態の工夫が欠かせません。ペースト状やきざみ食など、飲み込みやすい食事への変更が有効です。
介護現場では「口腔ケア」を徹底することも予防に役立ちます。歯磨きやうがいの習慣が、感染リスクを減らし、呼吸器の健康を守ります。
緩和ケアやACP(人生会議)の準備が終末期に役立つ
進行が進むと、本人の希望を直接確認することが難しくなります。
その前に「ACP(アドバンス・ケア・プランニング/人生会議)」を行い、どんな治療を望むか、どこで過ごしたいかを話し合っておくことが重要です。
また、苦痛を和らげる「緩和ケア」を導入することで、本人と家族の安心感が高まります。医療・介護・家族が連携し、「最期までその人らしく生きる支援」を行うことが理想です。
生活習慣の改善で脳血管性認知症を予防し再発を防ぐ
脳血管性認知症の予防は、日々の生活習慣を整えることから始まります。
特に、高血圧・糖尿病・脂質異常症などの基礎疾患をしっかり管理することが最も効果的です。食事・運動・睡眠を見直し、血管を健康に保つことで発症や再発を防ぐことができます。
生活改善は難しく感じるかもしれませんが、少しずつ続けることが大切です。医師や管理栄養士、介護職など専門家のサポートを受けながら取り組みましょう。
高血圧や糖尿病の管理が再発防止につながる
血圧や血糖のコントロールが、再発を防ぐ最大のポイントです。
定期的な通院や家庭での血圧測定を習慣にし、医師の指示どおりに服薬を続けることが必要です。数値を「正常に保つ」よりも「安定させる」意識が大切です。
管理がうまくいけば、脳血管障害の再発リスクを大幅に減らすことができます。
禁煙や節酒が脳血管の健康を守る
喫煙は血管を収縮させ、血流を悪化させます。アルコールも過剰に摂ると血圧を上げる原因になります。
禁煙・節酒は、脳だけでなく心臓や腎臓の健康維持にもつながります。どうしても難しい場合は、禁煙外来やサポートアプリを活用して、段階的に取り組む方法もあります。
運動と食事改善が脳機能を維持する
有酸素運動(ウォーキング・水中運動など)は、脳への血流を増やします。
また、DHAやEPAを含む魚、ビタミンEを多く含むナッツ類、緑黄色野菜などは脳の老化予防に役立ちます。過度な糖質や塩分を控え、腸内環境を整える食事もおすすめです。
毎日続けることが、将来の健康寿命を延ばす鍵になります。
脳血管性認知症に関するよくある質問
脳血管性認知症になってしまった場合、どのくらい生きられますか?
発症年齢・合併症・治療内容・生活環境などにより大きく差が出ます。早期発見やリハビリの継続で10年以上穏やかに過ごすケースもあります。数字にとらわれず、日々の安定を目指すことが大切です。
脳血管性認知症はどのような方法で予防できますか?
脳血管性認知症は「予防できる認知症」とも呼ばれています。
生活習慣病のコントロール、禁煙、適度な運動、十分な睡眠、ストレス軽減が効果的です。これらを組み合わせることで脳の血管が守られ、リスクを減らせます。
自分に合った方法を見つけ、無理のない範囲で継続することが最も重要です。
脳血管性認知症による歩行障害にリハビリは有効ですか?
リハビリは「やめないこと」が最大の効果につながります。
短期間では成果を感じにくくても、続けることで筋力・発音・記憶の維持が可能です。専門職の指導のもとで取り組むと、安全かつ効率的に進められます。
家族が一緒に励まし合いながら取り組むことが、モチベーション維持の鍵です。
まとめ:早期発見と支援制度の活用が脳血管性認知症との向き合い方になる
脳血管性認知症は、脳卒中や生活習慣病が引き金となり発症します。
進行は階段状で、早期発見と治療・リハビリが進行抑制の鍵です。介護認定を受け、医療・介護・家族が連携することで、安心して生活を続けられます。
生活習慣の改善や支援制度の活用により、「その人らしい暮らし」を長く守ることができます。今できる一歩を踏み出すことが、未来の自分と家族を支える最良の選択です。
なお記載内容は2025年12月時点の情報です。最新の制度や適用範囲については、お住まいの自治体やケアマネジャーにご確認ください。
まずはお気軽にご相談ください









居宅介護支援事業所にてケアプラン作成とサービス調整を担当。要介護認定の申請支援、負担割合の整理、訪問介護・デイサービスの導入支援まで一貫して関与。年間100件以上の在宅介護相談に対応し、制度運用と現場の両面から支援を行っている。