
【初心者向け】要介護と要支援の違い|区分・サービス・費用を徹底比較
この記事でわかること
介護保険を利用する際に、多くの人が最初につまずくのが「要支援」と「要介護」の違いです。どちらも支援や介護が必要な状態を示しますが、支援の内容や受けられるサービス、費用には大きな差があります。
この記事では、厚生労働省が定める基準をもとに、要支援と要介護の違いをわかりやすく整理します。さらに、利用できるサービス内容、自己負担の目安、区分が変わったときの対応方法までを詳しく解説。
介護保険をこれから利用する人や、家族の介護を検討している方が、迷わず理解できるようにまとめました。最後には、介護施設の選び方や資料請求のポイントも紹介します。
要支援と要介護の違いは厚生労働省が定める基準で明確に分けられている
| 区分 | 状態の目安 | 具体例 |
|---|---|---|
| 要支援 | 一部の生活動作に支援が必要 | ひとりで掃除・買い物・入浴などをできることがある |
| 要介護 | 日常生活全般に介助が必要 | ひとりで掃除・買い物・入浴などができないことが多い |
要介護は家族だけでの介護が難しい段階
介護保険制度では、支援や介護が必要な状態を「要支援」「要介護」の2種類に分けています。これは、厚生労働省が示す日常生活の自立度や身体・認知機能の低下を基準に判定されるものです。
要支援は自分でできることが多く、一部の動作にだけ手助けが必要な状態。一方、要介護は食事・排泄・入浴など生活全般に介助が必要な状態を指します。
判定結果は「要支援1・2」「要介護1〜5」の7段階で区分され、介護の必要度が上がるほど利用できるサービス量も増えます。この区分は、今後利用できる介護保険サービスの範囲や費用に大きく影響します。
参照:厚生労働省「要介護認定に係る法令」
要支援は一部の生活動作に支援が必要な状態を指す
要支援の人は、日常生活の多くを自分でこなせますが、掃除・買い物・入浴などに一部の援助が必要です。「少し手を借りれば自立できる状態」であり、介護というよりも“予防的な支援”に重点が置かれています。
具体的には、訪問型の介護予防サービス(ヘルパー派遣)や通所型サービス(デイサービス)を利用し、身体機能や生活能力を維持・改善することが目的です。
要支援は要介護へ進まないように、筋力低下や社会的孤立を防ぐサポートを受ける段階と言えます。
要介護は日常生活全般に介助が必要な状態を指す
要介護は、食事・排泄・着替え・入浴など、日常生活のほとんどに介助が必要な状態です。身体機能の低下や認知症などにより、一人で安全に生活することが難しくなっています。
この状態では、訪問介護や通所介護、短期入所(ショートステイ)など、より手厚い介護保険サービスを利用することが可能です。
介護度が上がるほどサービスの上限額も増えますが、その分費用負担も大きくなります。家族だけで抱え込まず、介護保険を上手に活用することが大切です。
要支援2と要介護1の違いは 認知機能の低下による生活への影響度や身体機能の安定度
要支援2と要介護1は非常に近い区分で、判定時に混同されやすいレベル。 違いを分けるポイントは 認知機能の低下による生活への影響度や、身体介助の必要性などです。
要支援2は日常生活がほぼ自立しているものの、一部の動作で支援が必要な状態で、一方、要介護1は、介助がないと入浴や排泄が難しいなど、生活への介入が増えた段階です。また、認知症の症状がある場合は、行動の監督が必要となり要介護1と判定されることが多くなります。
要介護認定は申請から一次・二次判定を経て決定される
介護認定は、市区町村に申請を行い、「認定調査」と「主治医意見書」に基づいて判定されます。まず一次判定でコンピュータによる自動判定が行われ、その後、介護認定審査会で専門家が最終判断を下す流れです。
この結果により、要支援・要介護の区分と介護度が決定されます。判定は状態の変化に応じて見直し可能で、改善が見られれば区分変更申請を出すことも可能です。制度を理解しておくことで、適切なサービスを受けやすくなります。

要支援と要介護で利用できるサービスと担当窓口の違い
| 区分 | 利用できるサービス | 利用頻度の目安 |
|---|---|---|
| 要支援 | ・訪問型介護
・通所型介護 |
週1~2程度 |
| 要介護 | ・夜間対応型訪問介護 ・随時対応型訪問看護 ・デイサービス ・ショートステイ ・介護老人保健施設 |
週3回以上 |
要介護になるとサービスの範囲が広がる
また、担当窓口も異なり、要支援は地域包括支援センター、要介護はケアマネジャーが計画を立てます。この違いを理解することで、自分や家族の状況に合った支援を選びやすくなるためしっかりと理解しておきましょう。
要支援は介護予防を目的とした訪問・通所サービスを利用できる
要支援の人が受けられる主なサービスは、訪問型と通所型の「介護予防支援」です。 訪問型サービスでは、ホームヘルパーが掃除や調理、買い物などを手伝い、通所型サービスでは、デイサービスに通って運動やレクリエーションを行います。
このようなサービスは、「できることを維持する」「生活リズムを整える」ことを目的としています。リハビリや口腔機能訓練など、軽度の支援でも継続すれば介護度の進行を防げるケースも多いです。利用計画は地域包括支援センターが立て、本人や家族の希望も反映されます。
要介護になると夜間対応や施設入所などサービスの範囲が広がる
要介護に認定されると、より手厚い介護サービスを利用できるようになります。たとえば、夜間対応型訪問介護や定期巡回・随時対応型訪問看護など、24時間体制で支援を受けることも可能です。
また、デイサービスやショートステイ、介護老人保健施設、特別養護老人ホームなどの施設サービスも利用可能になります。これらは要介護1以上が対象です。体調の変化や家族の介護負担に合わせて、在宅から施設介護への切り替えも検討できます。
サービス利用回数は介護度に応じて週1回から6回以上にも
介護サービスは、介護度に応じて利用できる回数が異なります。要支援1は週1回程度、要支援2は週2回が目安。要介護1〜2では週3回前後、要介護5になると週6回以上の利用も可能です。
ただし、利用回数はケアプランの内容や生活状況によって変わります。必要以上に詰め込むよりも、体力や生活リズムに合わせた無理のない利用が大切です。
ケアプランは要支援が地域包括支援センター、要介護はケアマネジャーが担当する
要支援のケアプランは、市区町村の地域包括支援センターが作成します。専門職が中心となり、生活機能の維持や介護予防を目的に計画を立てます。
要介護の場合は、居宅介護支援事業所に所属するケアマネジャーが担当し、本人や家族の希望を聞きながら、複数の介護サービスを組み合わせてプランを作成。区分が変わると、担当者も変わるため、変更時にはスムーズな引き継ぎが重要です。
要支援と要介護の費用・自己負担・支給限度額の違いを比較する
| 区分 | 支援限度額 | 自己負担額 |
|---|---|---|
| 要支援1 | 月50,320円 | 原則1割負担
※年金や収入が多い場合は2~3割 |
| 要支援2 | 月105,310円 | |
| 要介護1~要介護5 | 月167,650~362,170円 |
限度額を超えた分は全額自己負担のため注意!
介護サービスを利用する際の費用は、介護度によって大きく異なります。「支給限度額」と呼ばれる上限が設定されており、その範囲内であれば自己負担は1〜3割に抑えることが可能です。
この限度額は、介護度が高くなるほど上がり、より多くのサービスを利用できます。ただし、上限を超えると全額自己負担となるため、事前に目安を知っておくことが重要です。
無理のない計画を立てるためには、ケアマネジャーと相談し、利用頻度と費用のバランスを取ることが大切といえます。
要支援1・2と要介護1〜5では支給限度額が大きく異なる
介護保険の支給限度額は、介護度ごとに決められています。2025年度の基準では、要支援1は月50,320円、要支援2は105,310円が上限です。
要介護になると限度額は大きく上がり、要介護1が167,650円、要介護5では362,170円まで認められます。この範囲内なら介護保険が適用され、自己負担は所得に応じて1〜3割です。
限度額を超えた分は全額自己負担となるため、サービス内容を上手に調整することが求められます。
自己負担割合は所得によって1割・2割・3割に分かれる
介護保険の自己負担割合は、本人や世帯の所得で決まります。 一般的な収入の人は1割負担ですが、年金や収入が多い場合は2割、3割になるケースもあるため注意が必要です。
たとえば、夫婦で年金収入が一定額を超える場合、2割負担が適用されることがあり、 高所得世帯では3割負担となるため、費用が倍以上になる場合もあります。
こうした自己負担割合は毎年見直されるため、最新の基準を確認しておくことが大切です。
介護サービス料金表の見方を理解して支給限度額内で計画する
介護保険サービスは「単位制」で計算され、1単位あたりおよそ10円(地域で異なる)です。サービス内容ごとに単位が設定されており、訪問介護、通所介護、福祉用具などを組み合わせて利用します。
ケアマネジャーは、この単位数をもとに月額費用を試算し、支給限度額内で収まるように調整します。仮に限度額を超えた場合、その超過分は全額自己負担になります。無駄なく計画を立てるには、料金表を理解し、優先すべきサービスを明確にしておくことがポイントです。
在宅介護は月約5.3万円・施設介護は約13.8万円が目安となる
介護にかかる実際の平均費用をみると、在宅介護では月5.3万円ほどが一般的です。施設介護では、食費や住居費を含めて月13.8万円前後かかるケースが多くなっています。
生命保険文化センターの調査では、一時的な初期費用が平均47万円、月額費用は約9万円です。介護期間の平均は約4年7か月とされ、長期化するケースも少なくありません。これらを踏まえると、早めに資金計画を立てることが、安心して介護を続けるための第一歩です。
参照元:2024(令和6)年度「生命保険に関する全国実態調査」(2025年1月発行)

要支援と要介護の区分が変わるときは申請手続きと対応を行う
介護状態は、時間の経過や健康の変化によって変わることがあります。そのため、要支援や要介護の区分も一定ではなく、状態が改善または悪化した際には見直しが必要です。
このとき行うのが「区分変更申請」です。 市区町村に申請を出し、再度の認定調査と主治医意見書をもとに、新しい介護度が判定されます。正確な申請を行うことで、今の状態に合った支援やサービスを受けられるようになります。
状態変化があれば市区町村に区分変更申請を行う必要がある
介護認定の有効期間中でも、状態が変化した場合は区分変更申請を行えます。たとえば、急な体調悪化や転倒による介護量の増加が見られる場合です。
申請先は市区町村の介護保険課などで、認定調査と主治医の意見書が再び必要になります。 その後、介護認定審査会が開かれ、一次・二次判定を経て新しい区分が決まるのです。
申請から結果通知まではおおむね1か月程度かかるため、早めの対応が望まれます。必要に応じて、ケアマネジャーや地域包括支援センターに相談しましょう。
要支援から要介護に上がると利用範囲とケアマネ担当が変わる
要支援から要介護に上がると、これまで受けられなかった夜間対応型訪問介護や短期入所なども対象になり、利用できるサービスの幅が一気に広がります。
また、ケアプランを作成する担当者も変わり、要支援では地域包括支援センターが担当していましたが、要介護になると居宅介護支援事業所のケアマネジャーが引き継ぎます。
担当の変更により、サービス内容や利用頻度も見直されるため、変更時は十分に説明を受けることが大切です。
要介護から要支援に下がると介護予防中心の支援に変わる
体調が安定し、介護の必要量が減ると、要介護から要支援に下がるケースもあります。これは改善が見られた良い兆候であり、介護予防中心の支援に切り替わるものです。
要支援になると、週1〜2回程度の訪問・通所サービスが中心となり、 自立支援のための運動やリハビリ、社会参加活動が重視されます。介護度が下がることで費用も軽くなりますが、再び要介護にならないよう継続的な支援を受けることが重要です。
介護方法の選び方と施設資料請求で失敗しないポイントを知る
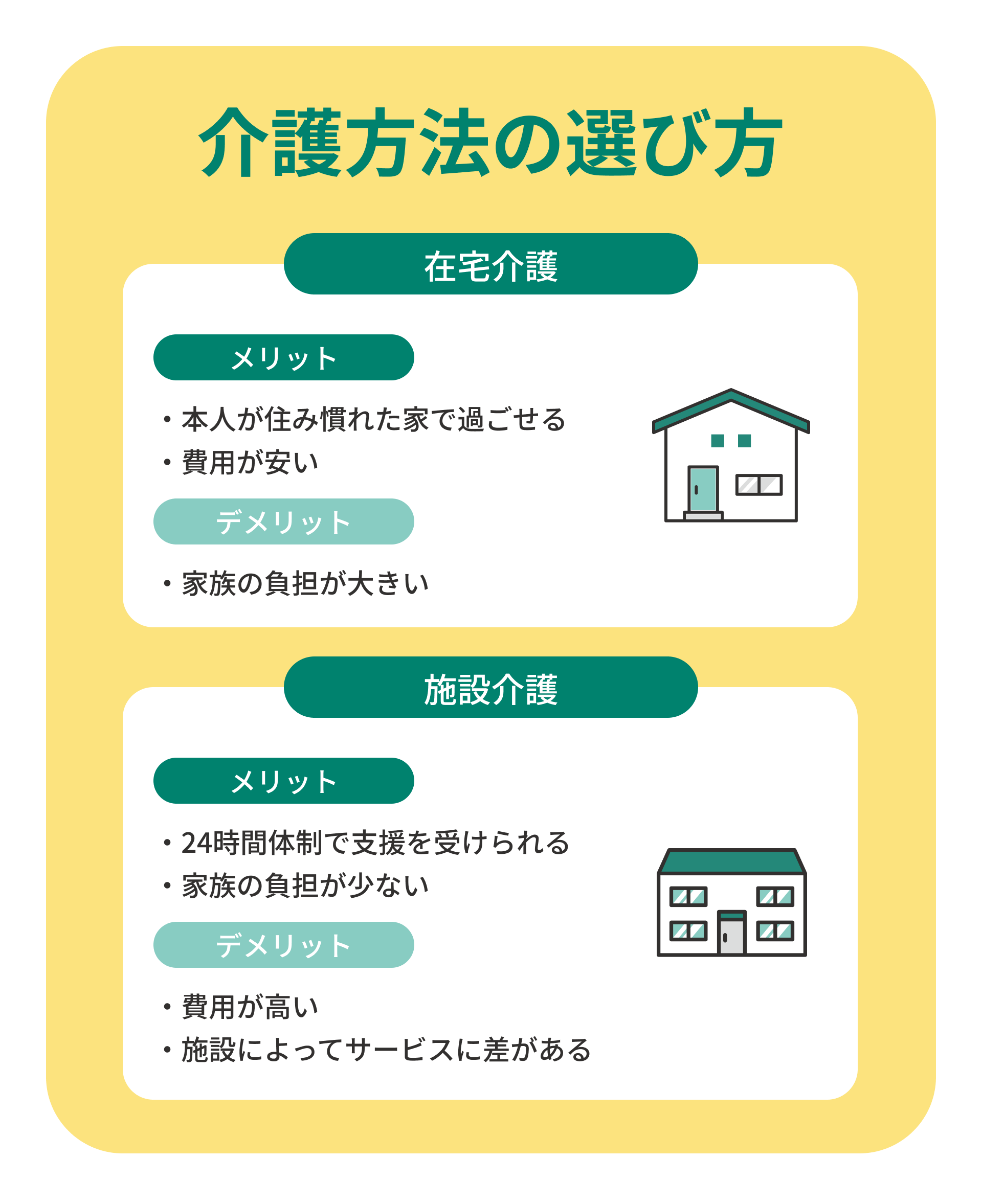
介護を続けるうえで大切なのは、「どの環境で、どのように支援を受けるか」を明確にすることです。 在宅介護と施設介護では、費用や支援体制、家族の負担が大きく異なります。
自宅での介護を希望する場合は、家族のサポート体制や地域の訪問サービスを確認する必要があります。一方、施設介護を検討する場合は、費用の内訳や職員の配置状況を比較し、資料請求で細かな条件を確かめることが重要です。
事前に情報を整理することで、後悔のない介護の形を選べます。
在宅介護は家族の負担が大きいが費用を抑えられる
在宅介護の最大のメリットは、住み慣れた家で過ごせる安心感と、費用を比較的抑えられる点です。平均月額は約5.3万円前後で、介護サービスの組み合わせによって柔軟に調整できます。
ただし、家族が介護を担う時間が長くなるため、身体的・精神的な負担が大きくなりがちです。介護休暇や訪問介護をうまく活用し、家族だけで抱え込まないことが大切です。
定期的にケアマネジャーや地域包括支援センターに相談し、支援を受けながら無理のない介護を続けましょう。
施設介護は費用が高いが24時間の安心ケアが受けられる
施設介護は、専門スタッフが常駐し、24時間体制で支援が受けられる点が大きな魅力です。食事・入浴・排泄介助などすべてのケアを任せられるため、家族の負担が軽減します。
一方で、費用は在宅介護より高く、平均月額は13.8万円前後が目安です。入居金や敷金が必要な場合もあり、施設によって金額やサービス内容に差があります。経済面だけでなく、本人の性格や希望、医療サポート体制なども考慮して選ぶことが大切です。
施設選びでは費用・医療連携・職員体制を資料請求で確認する
施設を選ぶ際は、パンフレットや資料請求を活用して、細かな条件を比較することが重要です。 費用の内訳(入居金・月額費用・追加料金)と医療連携の体制をしっかりと確認するようにしましょう。
また、職員の配置人数や夜間対応、看取りへの方針もチェックしておくと安心です。実際に見学を行うと、雰囲気やスタッフの対応を直接感じ取れます。
複数の施設資料を比較することで、費用と支援のバランスが取れた選択ができるでしょう。
要介護と要支援に関するよくある質問
介護保険を利用する際、「自分がどちらの区分になるのか」「担当者やサービスはどう変わるのか」など、多くの人が共通して抱く疑問があります。
ここでは、特に質問の多い3つのテーマを取り上げて、わかりやすく解説します。区分の違いや制度の仕組みを理解することで、手続きやサービス利用をスムーズに進めらるでしょう。
要支援2と要介護1の違いは何ですか?
要支援2と要介護1の違いは、必要とする介助の量と生活の安定度にあります。「要支援2は、自分でできることが多く、一部の家事や移動などで支援が必要な状態です。一方、要介護1は入浴や排泄など、身体介助が必要な場面が増え、生活への支援量が多くなります。
また、認知症の症状がある場合や、状態が不安定な場合は要介護1と判定されやすくなります。両者の境界は近いため、生活の細かな変化を記録し、認定調査の際に正確に伝えることが大切です。
要支援の人にもケアマネジャーはつきますか?
要支援の人にも、ケアプラン作成を担当する専門職がつきます。ただし、担当するのは一般的なケアマネジャーではなく、「地域包括支援センター」の職員です。この職員は介護予防支援を専門にしており、リハビリや生活習慣の改善を目的にしたプランを立てます。
要介護に比べて支援回数は少ないものの、日常生活の維持を目的としたサポートが中心です。もし介護度が上がって要介護になると、担当がケアマネジャーに変更されます。その際は、スムーズな引き継ぎが行われるよう、担当者同士で情報共有が行われます。
要介護1から要支援2に下がった場合サービスはどう変わりますか?
介護状態が改善し、要介護1から要支援2に下がると、利用できるサービスの内容と回数が変わります。
要介護のときは訪問介護や通所介護の回数が多く設定されていましたが、要支援2では週2回ほどに減り、介護予防を目的とした内容になります。費用の自己負担額も下がる一方で、必要な支援が十分でないと感じる人もいます。
その場合は、地域包括支援センターに相談し、他の地域支援事業や自治体の独自サービスを併用すると良いでしょう。「介護度が下がった=支援が減る」だけではなく、「自立を支える段階に変わった」と考えることが大切です。
要支援と要介護の違いを理解し自分に合った介護サービスを選ぶことが大切
要支援と要介護の違いを知ることは、介護生活を始めるうえでの第一歩です。どちらの区分であっても、目的は「その人らしい生活を続けること」にあります。
介護度によって利用できるサービスや費用は変わりますが、共通して大切なのは、本人と家族が無理なく続けられる支援を選ぶことです。制度を正しく理解し、必要なときに区分変更やサービス調整を行うことで、心にも時間にもゆとりを持ちながら介護と向き合うことができます。
早めに情報を集め、信頼できるケアマネジャーや地域包括支援センターに相談して、安心できる介護の形を築いていきましょう。
まずはお気軽にご相談ください



