
褥瘡の読み方は「じょくそう」!床ずれとの違いと正しい理解
この記事でわかること
「褥瘡(じょくそう)」という言葉を聞いたことはあっても、正しく読めず「床ずれ」との違いが曖昧な方は多いでしょう。
褥瘡は長時間の圧迫によって皮膚や組織が傷つき、進行すると潰瘍や壊死を引き起こす深刻な状態です。介護の現場では「床ずれ」と呼ばれることもありますが、医学的にはステージ分類で進行度を評価します。
本記事では、褥瘡の読み方や仕組み、できやすい部位、原因、リスク評価、症状の段階、治療と予防方法まで幅広く解説します。正しい知識を持つことは、介護の質を高め、大切な人を守る第一歩になるでしょう。
「褥瘡」は「じょくそう」と読むが誤読されやすい
褥瘡は「じょくそう」と読みますが、誤って「しょくそう」と呼ばれることも少なくありません。医療や介護に関わる人なら正しい読み方を知っておく必要がありますが、一般的な会話やニュースでは「床ずれ(とこずれ)」という言葉が使われることが多いため、混乱が生じやすいのです。
褥瘡の「褥(じょく)」は布団や寝具を意味し、「瘡(そう)」は皮膚にできる傷やただれを表します。つまり、長期間同じ姿勢で寝ていることで皮膚に損傷が起きる状態を端的に示す漢字です。
読み方を正しく理解することは、病院や介護施設での情報共有だけでなく、家族が医師や介護士に症状を伝える際にも役立ちます。誤った言葉を使うと意思疎通に支障をきたす場合があるため、正しい「じょくそう」という読み方を覚えておくことが大切です。
褥瘡(じょくそう)は皮膚や組織が圧迫されて起こる損傷のこと
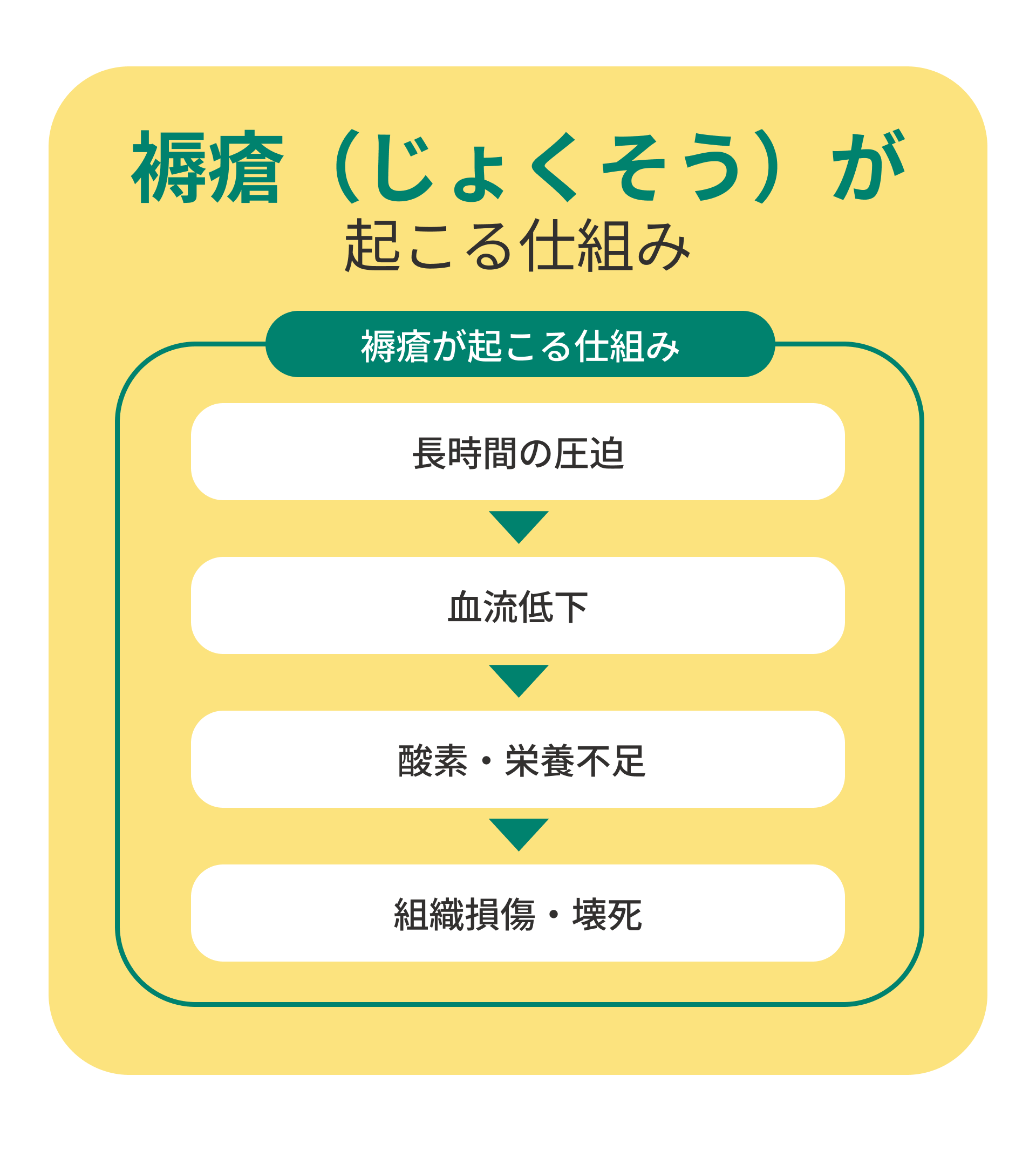 褥瘡(じょくそう)は、皮膚やその下の組織が長時間にわたって圧迫されることで発生します。血流が滞ると酸素や栄養が届かなくなり、細胞がダメージを受けて壊死へと進行するのです。
褥瘡(じょくそう)は、皮膚やその下の組織が長時間にわたって圧迫されることで発生します。血流が滞ると酸素や栄養が届かなくなり、細胞がダメージを受けて壊死へと進行するのです。
特に寝たきりの状態や同じ姿勢で過ごす時間が長い人では、皮膚への負担が強くなりやすく、褥瘡のリスクが高まります。軽い段階では皮膚の赤みだけですが、放置すると潰瘍や深刻な傷へと変化していきます。
褥瘡は見た目の問題だけではなく、感染症の原因や生活の質の低下につながるため、単なる皮膚トラブルと軽視してはいけません。皮膚の圧迫が続く状況を避けることが、予防と早期発見のポイントです。
「床ずれ」との違いは日常的な呼び方と医学的な使い分け
床ずれ(とこずれ)は、一般の人が褥瘡(じょくそう)をわかりやすく表現するために使う言葉です。実際には、褥瘡と床ずれは同じ状態を指しますが、使われる場面に違いがあります。
医療や介護の現場では「褥瘡」と呼び、症状の進行を第1段階から第4段階まで分類します。一方、家族や介護者の間では「床ずれ」という言葉のほうが親しみやすく、日常的に使われてきました。
この違いを理解しておくと、医師や看護師と家族の間で言葉のギャップが生じにくくなります。「床ずれ=褥瘡」と把握しておくことで、情報の伝達や相談がスムーズに進むでしょう。
皮膚・組織損傷の仕組みと部位
 褥瘡はどこにできやすい?
褥瘡はどこにできやすい?
褥瘡は、皮膚や組織が長時間にわたり圧迫されることで発生します。血流が滞り、必要な酸素や栄養が行き渡らなくなると細胞が壊死しやすくなるわけです。
特に骨が突出している部位はリスクが高く、骨と皮膚の間にクッションとなる組織が少ないため、わずかな圧迫でも損傷が進みやすいといえます。
褥瘡の発生部位を理解しておくことは、予防や早期発見の第一歩になるでしょう。
長時間の圧迫で血行不良になり発赤から潰瘍・壊死に進む
同じ姿勢を続けていると血行が悪くなり、皮膚が赤くなる「発赤」が生じます。この段階で対応しなければ、やがて潰瘍や壊死へと進行します。
表面の異変が小さくても、内部で深刻なダメージが進んでいることもあるため注意が必要です。「赤みが引かない状態」を見逃さないことが、重症化を防ぐ大切なポイントといえるでしょう。
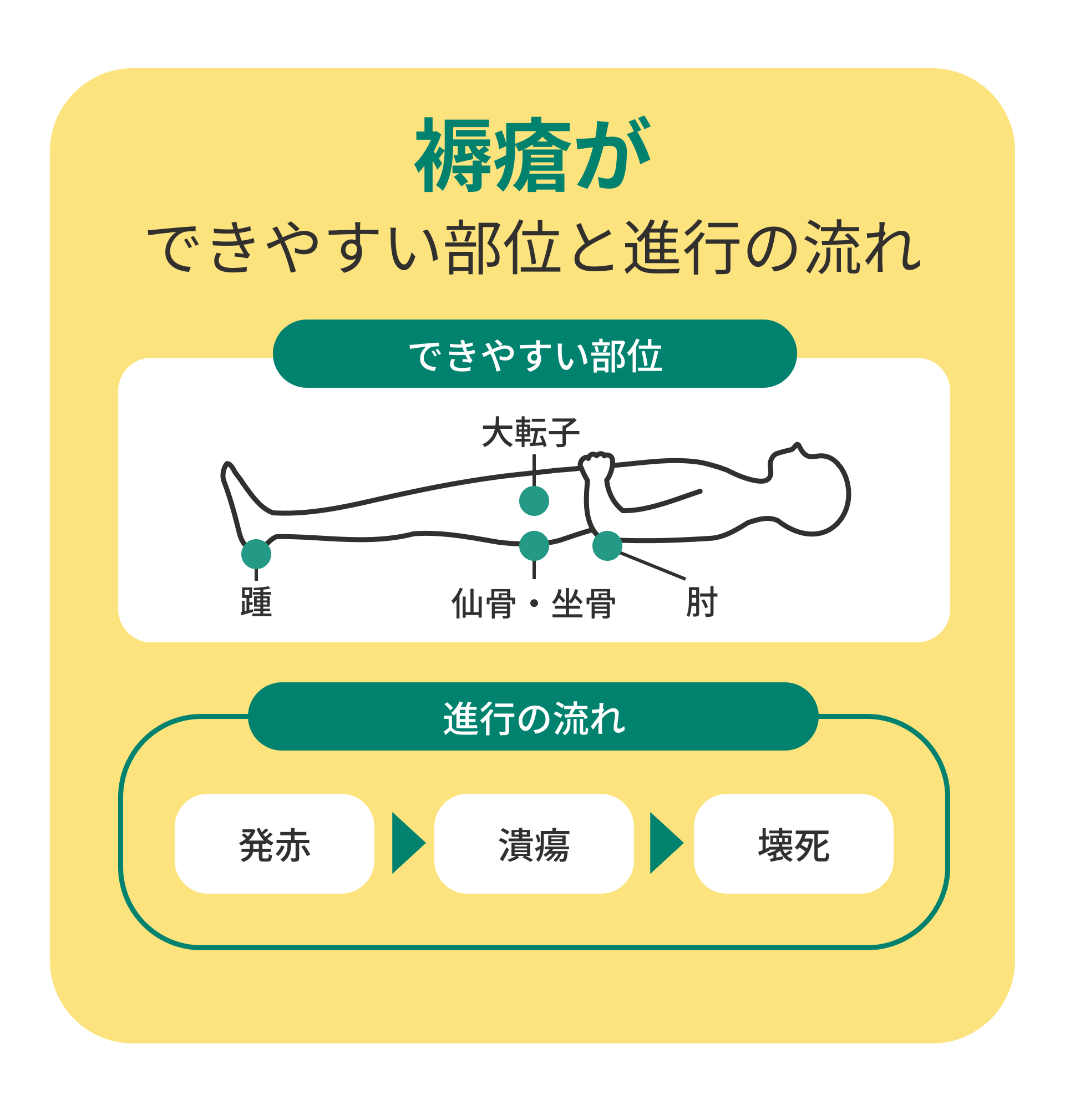
骨盤・仙骨・坐骨結節・踵・肘など骨が皮膚に近い部位に多発
褥瘡は、仰向けでは仙骨や踵、横向きでは大腿骨や坐骨部など、骨が皮膚に近い部分に多く見られます。
これらの部位は体重の負担が集中しやすく、摩擦やずれの影響も受けやすいのが特徴です。ベッド上での体位や座位姿勢のとり方次第で、発生リスクが大きく変わります。
高齢者や感覚障害のある人は気づきにくく進行しやすい
高齢者は皮膚が薄く、血流も弱まりやすいため褥瘡のリスクが高くなります。さらに感覚障害があると、痛みや違和感を訴えることが難しく、進行を見逃しやすいのです。
自分で体位を変えられない方や、認知症で異変を伝えにくい方にも注意が必要です。早期発見には、家族や介護者による観察と皮膚チェックが欠かせません。

褥瘡の原因|外部からの圧迫や摩擦、栄養状態など複数のリスクが重なる
褥瘡は単一の要因ではなく、複数のリスクが重なって発生します。圧迫や摩擦といった外的要因に加え、栄養不足や循環障害といった内部要因も関与します。
それぞれの原因を理解し、生活環境や健康状態に応じて予防策をとることが重要です。
圧迫や寝具の硬さなど外的要因
長時間同じ姿勢で寝ていると体重による圧迫が血流を妨げます。特に硬いマットレスや不適切な寝具を使っていると、局所に負担が集中しやすくなります。
体圧分散の工夫がなければ、短時間でも皮膚障害が進行するリスクがあるので注意しましょう。
シーツや衣類の摩擦・ずれ
寝返りや体位変換の際に、皮膚がシーツや衣類と擦れることでダメージが生じます。摩擦やずれは皮膚の表面を傷つけるだけでなく、深部の組織にも損傷を与えることがあります。
乾燥や汗で皮膚が弱っていると、より影響を受けやすい点も見逃せません。
栄養不足や低たんぱく状態による皮膚脆弱化
栄養状態が悪いと皮膚の再生力が落ち、ちょっとした圧迫や摩擦でも傷つきやすくなります。特に低たんぱく状態は皮膚や筋肉の脆弱化を招き、褥瘡の治りを遅らせる原因になります。
食事からの栄養補給が難しい場合は、栄養補助食品や経口栄養剤の活用も検討してください。
発熱・湿潤・循環不良・浮腫など内部要因
体調の変化も褥瘡のリスクを高めます。発熱による代謝亢進、尿や汗による皮膚の湿潤、血流障害や浮腫は、皮膚の抵抗力を弱める要因です。
これらの要因は一見小さな問題に見えても、複合的に作用して褥瘡を悪化させることがあります。
体動困難や移動不足もリスクを増加
自力で体を動かせない方や長時間ベッドで過ごす方は、褥瘡の発生リスクが高まります。
体動が少ないと圧迫が続き、血流が改善されないため皮膚や組織が傷みやすくなるため、リハビリや介助による体位変換は、褥瘡予防の基本として欠かせません。
リスク評価とスケール
褥瘡発生の予測に役立つ指標
| ブレイデンスケール | OHスケール |
|---|---|
| ・感覚 | ・感覚 |
| ・湿潤 | ・湿潤 |
| ・活動性 | ・活動性 |
| ・可動性 | ・可動性 |
| ・栄養状態 | ・栄養状態 |
「点数が低いほど、褥瘡の発生リスクが高い」
褥瘡は「起きてから治す」より「起きる前に防ぐ」ことが大切です。そのために役立つのがリスク評価スケールです。
代表的なものにはブレイデンスケールやOHスケールがあり、患者の状態を点数化することで発生リスクを客観的に判断できます。
スコアをもとにケア計画を立てることで、限られた時間や人手でも効率的な予防に繋がるでしょう。
ブレイデンスケールやOHスケールを使用
ブレイデンスケールは、感覚・湿潤・活動性・可動性・栄養状態の5項目を評価し、点数が低いほど褥瘡リスクが高いと判断されます。
一方、OHスケールは日本で多く使われており、臨床現場に即した評価ができるのが特徴です。両者を併用するケースもあり、施設や病院の方針によって活用法が異なります。
感覚・湿潤・活動性・可動性・栄養状態などを評価
スケールでは「痛みを感じ取れるか」「皮膚が湿っていないか」「日常的に体を動かせるか」といった項目を具体的に確認します。
これによりリスクの背景が浮かび上がり、単なる観察だけでは見落としやすい要因も拾い上げられます。
評価は定期的に繰り返すことで、状態変化に応じた対応が可能となります。
低スコアほどリスク高く定期的な評価が重要
低いスコアは褥瘡発生のリスクが高いことを意味します。数値化されることで、介護者や医療スタッフ間で情報を共有しやすくなるのも利点です。
ただし一度の評価で安心せず、病状や体調が変化した際には必ず再評価を行う必要があります。
「リスクが高い」とわかれば、すぐに体位変換やマットレス調整など具体的な対策に結びつけられます。
褥瘡の初期症状を見逃さないことが重症化防止のポイント
褥瘡は一度できると治療に長い時間がかかります。だからこそ初期症状の段階で気づき、適切なケアを行うことが重症化を防ぐ最大のポイントになります。
ほんの小さな変化でも注意して観察する姿勢が重要です。
赤みが数時間以上消えない
褥瘡のサインとして最も多いのが、皮膚にできた赤みです。
通常の圧迫による赤みは体位を変えれば数十分で消えますが、数時間たっても消えない場合は要注意。血流が回復せず、皮膚がダメージを受け始めている可能性があります。
皮膚が硬くなったり熱を持っている
赤みとともに皮膚の質感が変わることもあります。触ると硬さを感じたり、周囲より熱を帯びている場合は炎症が進んでいるサインです。
特に骨の近くは圧迫を受けやすいため、入浴時や着替えの際にしっかり確認しておくと安心です。
軽いかゆみや痛みを訴える場合もある
本人が「かゆい」「ヒリヒリする」と訴えることも初期症状の一つです。感覚が残っている人ほど小さな違和感を感じやすく、これは皮膚が圧迫で弱ってきた兆候といえます。逆
に高齢者や感覚が鈍い方では症状を訴えにくいので、介護者がこまめに観察する必要があります。
初期段階での対応が治療の早道
発赤や違和感といった初期症状の段階で体位を変えたり、皮膚を保護する処置を行えば、褥瘡の進行を止められる可能性が高まります。
早めのケアによって重症化を防ぎ、生活の質を保てることが大きなメリットです。日常の観察と早期対応こそが最も効果的な治療法といえるでしょう。
褥瘡の症状とステージ分類
発赤から壊死までの進行段階
| 第1段階 | 発赤 |
| 第2段階 | 水疱・朝井潰瘍 |
| 第3段階 | 皮下脂肪まで損傷 |
| 第4段階 | 筋肉・骨まで進行 |
褥瘡は進行の段階によってステージ分類されます。軽度の発赤から始まり、悪化すると皮膚が破れ、最終的には筋肉や骨にまで達することがあります。
段階を正しく把握することで、治療法やケア方法を適切に選択できるようになるでしょう。
第1段階:発赤が消えない
皮膚に赤みが現れ、指で押しても色が戻らない状態です。まだ表面は破れていませんが、この段階で対応しなければ次のステージへ進行してしまいます。
最も早期に見つけたい段階であり、介護者の注意深い観察が重要です。
第2段階:水疱や浅い潰瘍
皮膚の表面が損傷し、水ぶくれや浅い潰瘍が見られるようになります。痛みや不快感を伴うことも多く、清潔保持と適切なドレッシング材での保護が必要です。
ここで適切にケアすれば、比較的早期に治癒が期待できます。
第3段階:皮下脂肪まで損傷、クレーター状
皮膚の深部にまで損傷が及び、脂肪層が露出する段階です。傷はクレーター状になり、感染リスクも高まります。
この段階では専門的な処置が欠かせず、医師や看護師の管理のもとで治療が行われます。
第4段階:筋肉や骨まで進行し壊死や感染のリスク大
最も重症の段階で、筋肉や骨にまで炎症や壊死が及びます。感染症を併発すれば命に関わることもあるため、早急な外科的処置や集中治療が必要になる場合もあります。
ここまで進行させないために、早期発見・早期対応が何より大切です。

褥瘡の治療とケア
悪化防止と治癒のための方法
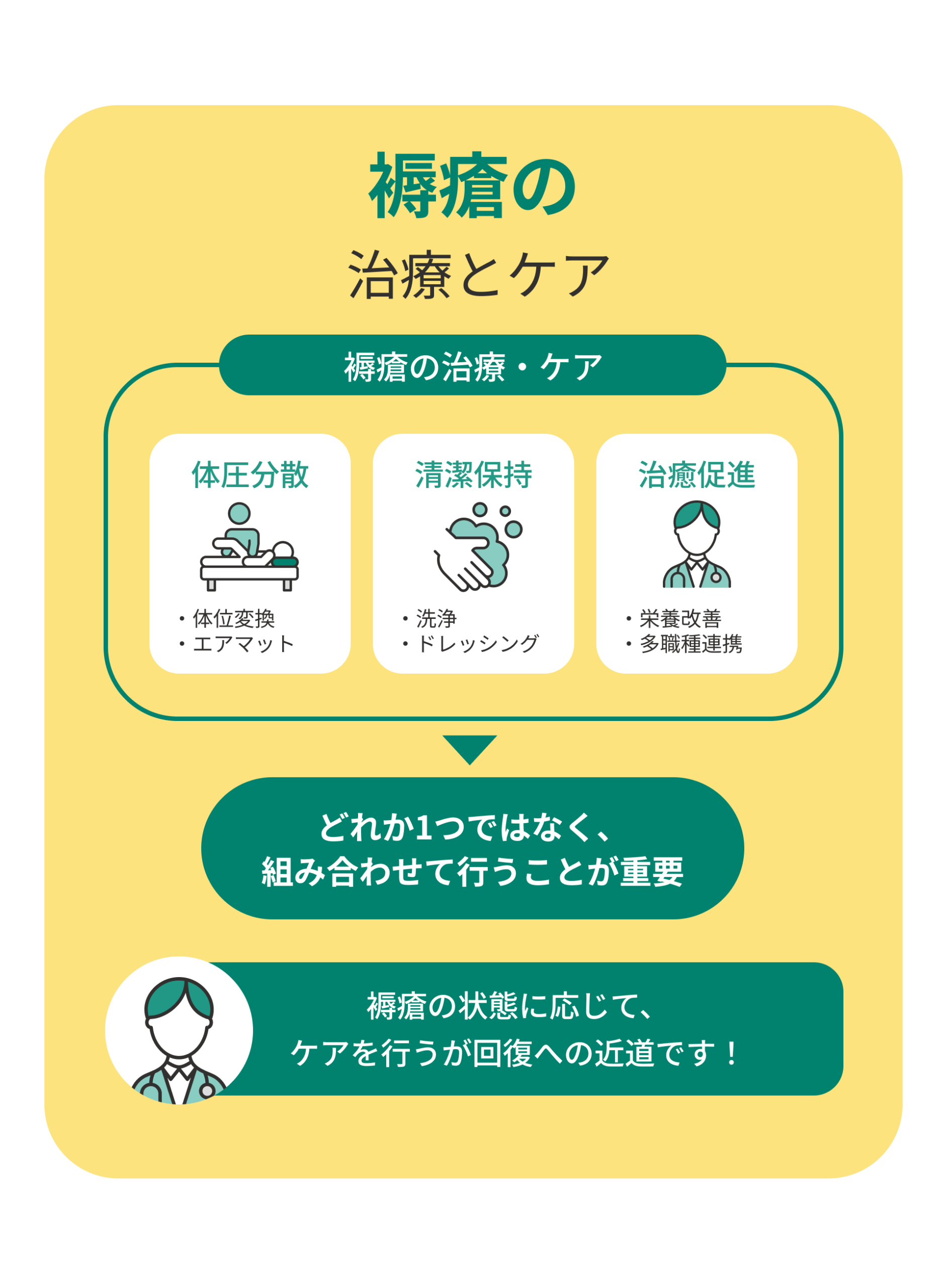
褥瘡の治療は「進行を止める」「清潔を保つ」「治癒を促す」の3つが柱となります。
症状の程度や患者の体力に応じて、多職種が協力しながら適切な方法を選択していくことが大切です。
体位変換やエアマットレスによる体圧分散
褥瘡治療の基本は、圧迫を減らすことです。2時間ごとの体位変換や、エアマットレスを使った体圧分散は欠かせません。
同じ姿勢を避けるだけで皮膚の血流が改善され、回復への第一歩となります。
創部洗浄やドレッシング材で清潔を保つ
褥瘡の傷口は感染しやすいため、清潔保持が最優先です。生理食塩水などでやさしく洗浄し、ドレッシング材で覆って保護します。
乾燥や汚染を防ぐことで、細菌感染や炎症の悪化を抑えることができます。
壊死組織除去(デブリードマン)や抗菌療法
進行した褥瘡では、壊死組織が傷の治癒を妨げます。この場合、デブリードマンと呼ばれる壊死組織の除去が行われます。
さらに感染が疑われるときには、抗菌薬を用いた治療が必要になることもあります。
栄養改善や多職種連携が重要
皮膚の再生には十分な栄養が欠かせません。高たんぱく食やビタミン・亜鉛などを補うことで、治癒を早められるケースもあります。
また、医師・看護師・栄養士・リハビリスタッフなどが協力し、総合的にケアすることが回復への近道です。
褥瘡の予防方法
介護環境の工夫と生活改善でリスクを減らす
褥瘡は一度できると治療に時間がかかるため、何よりも予防が大切です。介護現場や家庭での工夫によって、発生リスクを下げることができます。
患者本人の生活改善と、介護者の意識の両方が重要といえるでしょう。
2時間ごとの体位変換と姿勢保持
褥瘡予防の基本は体位変換です。2時間おきに姿勢を変えることで血流が保たれ、皮膚への負担を和らげられます。
姿勢保持具を使うことで、無理のない体位変換を継続しやすくなります。
皮膚の清潔保持と保湿
皮膚を常に清潔に保つことは予防の第一歩です。
汗や排泄物による湿潤を避け、保湿剤で乾燥を防ぐことで皮膚のバリア機能を守ります。小さな異変に早く気づくためにも、日々のスキンケアが欠かせません。
バランスの良い食事と水分摂取
栄養状態が悪いと皮膚がもろくなり、褥瘡ができやすくなります。
たんぱく質やビタミン、亜鉛を含む食事を心がけ、水分補給も忘れないようにしましょう。食事は治療だけでなく、予防のための大切な要素でもあります。
運動やリハビリで筋力・血流維持
筋肉が衰えると、同じ姿勢を続けやすくなり、褥瘡のリスクが上がります。
無理のない範囲での運動やリハビリを行うことで、血流を促進し皮膚を守ることができます。ベッド上での簡単な体操でも十分に効果がありますよ。
家族・介護者の教育と早期発見
介護者が正しい知識を持つことで、褥瘡を早期に発見しやすくなります。
小さな発赤を見逃さず、すぐに医療スタッフに相談することが重症化を防ぐ近道です。教育や情報共有の仕組みがあるかどうかも、介護の質を大きく左右します。
褥瘡の読み方に関するよくある質問
「床ずれ」は「褥瘡」と読みますか?
床ずれは一般的な呼び方で、医学的には「褥瘡(じょくそう)」と表現されます。どちらも意味は同じですが、医療の現場では褥瘡という言葉が正式に使われます。
「褥瘡」の言い換えは?
褥瘡は日常会話では「床ずれ」と呼ばれることが多いです。その他に特別な言い換えはなく、正式には褥瘡という医学用語を使うのが基本です。
「床ずれ」の読み方は?
「床ずれ」は「とこずれ」と読みます。一般的にはこちらの呼び方が浸透しており、医療関係者以外には褥瘡よりも馴染みのある言葉です。
褥瘡の正しい理解と予防・ケアで介護の質を高めよう
褥瘡は「じょくそう」と読み、日常では「床ずれ」とも呼ばれる皮膚や組織の損傷です。発生には圧迫や摩擦、栄養状態など複数の要因が関わり、放置すると重症化して壊死や感染に繋がる恐れがあります。
しかし、リスク評価スケールやステージ分類を活用すれば、早期発見と適切なケアに繋げられます。治療は体圧分散や清潔保持、栄養改善などを組み合わせ、医療・介護の多職種連携で進めることが重要です。
何より予防が大切で、体位変換やスキンケア、食事やリハビリを取り入れることで褥瘡のリスクを減らせます。介護者や家族が正しい知識を持ち、日常から意識することが、生活の質を守る第一歩となるでしょう。
まずはお気軽にご相談ください。



