
延命治療のメリット・デメリット|寿命・生活の質・家族の負担を考える
この記事でわかること
- 延命治療は生命維持を目的とする医療措置
- 延命治療の種類や事例を知る
- 延命治療の法的・倫理的な視点
- 代表的な延命治療法は「人工呼吸」「人工栄養」「人工透析」の3つ
- 緩和ケアやターミナルケアとの違い:生活の質を重視するケア
- 延命治療中の介護の目的は本人と家族の生活の質を維持する
- 費用や保険:延命治療・緩和ケアの料金と支援制度
- 定期検診やがん検診の意義
- 延命治療のメリット:命をつなぎ準備の時間を得られる
- 延命治療のデメリット:本人の苦痛や家族の精神的負担
- 延命治療を進める上で、介護の処置や内容を理解したうえで慎重な選択をすることが重要
- 介護施設や住まいの選択:ホスピス・高齢者施設の種類を探す
- リハビリ・療養支援と栄養管理:生活の質を保つ取り組み
- がん患者と延命治療:治療選択・ケア・保険のポイント
- 終末期医療の多様性
- 延命治療に関するよくある質問
- 延命治療は費用・保険・施設選びを基準に、本人の意思と家族の希望を尊重することが大切

延命治療は、病気や老化によって生命維持が難しくなったときに、人工的な方法で命を支える医療措置です。人工呼吸や人工栄養、人工透析といった代表的な治療法から、在宅医療や地域の支援サービスまで、選択肢は広がっています。
一方で、緩和ケアやターミナルケアのように生活の質を重視する医療との違いを理解することも大切です。さらに、費用や保険制度、本人の意思をどう尊重するかも重要なテーマです。
今回は、延命治療の概要から種類、法的視点、介護や施設との関わり、メリット・デメリット、そして海外事例までを整理し、後悔しない選択のための知識をわかりやすく解説します。
延命治療は生命維持を目的とする医療措置
延命治療は、病気や加齢によって体の機能が弱まり、自力で生きることが難しくなったときに、医療的な手段で命をつなぐ行為を指します。回復や治癒を目的とするのではなく、あくまで生命維持が中心です。
呼吸ができない場合には人工呼吸器、栄養が取れない場合には点滴や胃ろう、腎機能が低下すれば透析など、さまざまな方法が用いられます。これらは患者の命を守る一方で、本人の意思や生活の質をどこまで大切にするかが常に問われます。
そのため延命治療は、医学的な処置であると同時に、人生のあり方を考える重要なテーマでもあります。
生命維持が難しくなった患者の命を一時的に支える治療法
延命治療は、心臓や肺、腎臓などの働きが低下し、自力での生活が困難になった患者に対して行われます。人工呼吸器を装着することで呼吸を補助し、胃ろうや点滴で栄養を確保することができます。
また、腎不全の患者には透析によって老廃物を取り除く処置が行われます。これらの治療は、患者の命を守り家族と過ごす時間を確保する役割を持っています。
ただし延命治療は、患者の体に負担が大きく、回復の見込みが少ない場合には苦痛を増すこともあります。命を支える行為であると同時に、本人の尊厳や希望をどこまで尊重できるかが課題となります。そのため、治療の選択には慎重さが求められます。
延命治療の種類や事例を知る
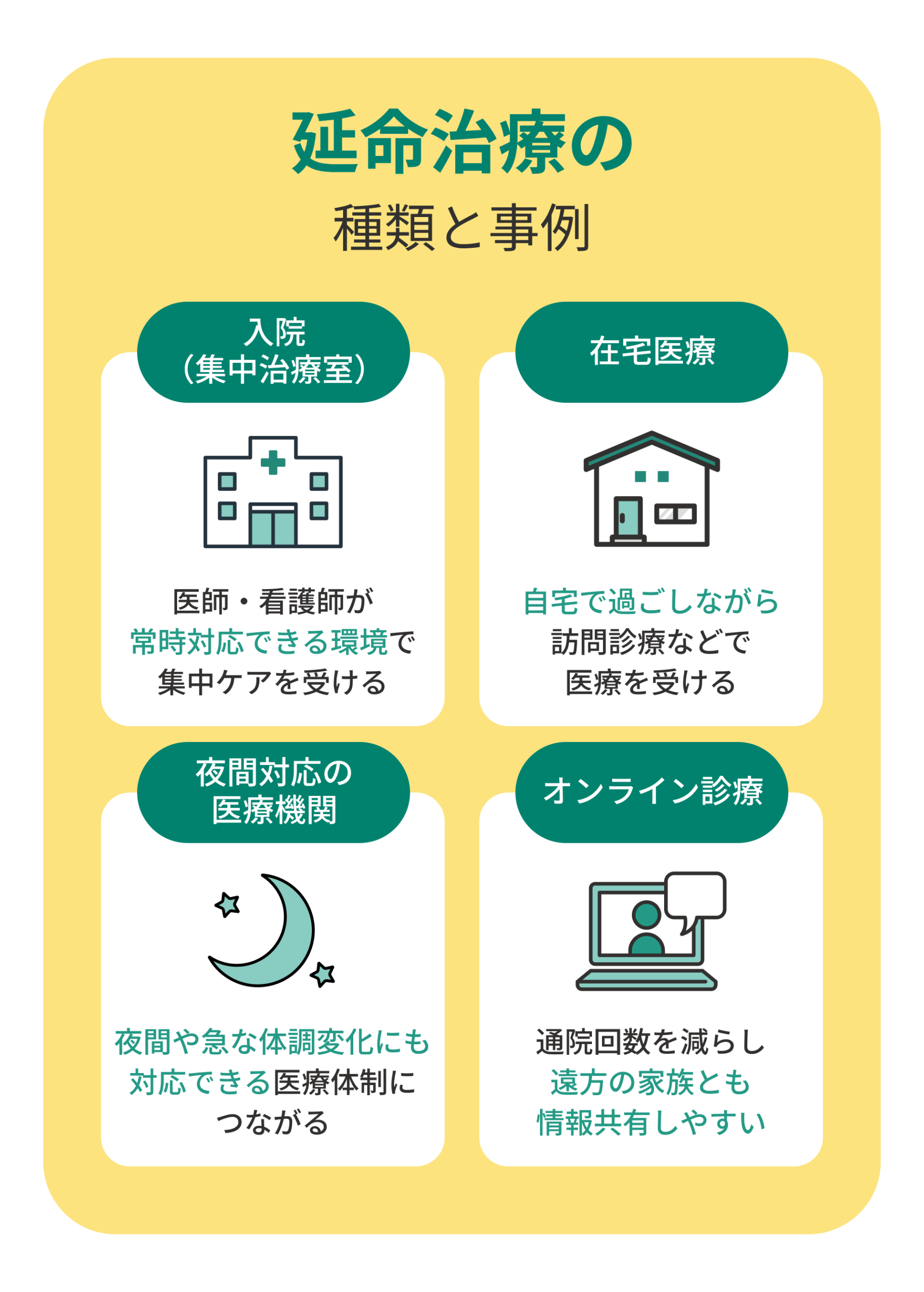 延命治療は入院して集中ケアを受けるだけではありません。在宅での医療や夜間対応の病院を利用する方法もあり、患者や家族の生活状況に合わせて選択できます。
延命治療は入院して集中ケアを受けるだけではありません。在宅での医療や夜間対応の病院を利用する方法もあり、患者や家族の生活状況に合わせて選択できます。
さらに、近年はオンライン診療を取り入れて家族の負担を減らす工夫や、地域ごとに整備された医療センターの活用も進んでいます。
こうした事例を知っておくことで、治療方法の選択肢が広がり、自分や家族に合った形を選びやすくなります。情報を持つことが後悔の少ない選択につながるのです。
延命治療は入院しながら集中ケアを受けるほか、在宅医療や夜間対応の病院でも受けられる
集中治療室での延命治療は、医師や看護師が常に見守る中で人工呼吸や点滴を行うため、安定した環境で治療を受けられます。病状が重い場合には安心感が大きい方法です。
一方で、自宅で過ごしながら治療を続ける在宅医療を選ぶ人もいます。慣れた環境で生活できるため精神的に落ち着きやすく、家族との時間も確保できます。また、夜間対応を行う医療機関も整備されつつあり、急な体調変化に備えることも可能です。
治療を入院中心にするか在宅中心にするかは、患者の体調や家族の支援体制によって変わります。両者の特徴を理解したうえで選ぶことが大切です。
オンライン診療で家族の負担を軽減する
延命治療を続ける中で家族の負担は大きな課題となります。近年はオンライン診療を取り入れ、通院回数を減らしたり、医師とリモートで相談できる体制を整える病院が増えています。これにより、遠方に住む家族でも患者の状況を共有しやすくなり、介護に関する決断を一緒に考えることが可能になっています。
オンライン診療は患者の移動による負担を減らし、家族の生活リズムを守りながら治療を続ける選択肢となります。医療技術の発展によって、延命治療は従来より柔軟に行えるようになっています。
地域ごとにサービスを提供するセンターが設けられている
地域医療の整備により、延命治療を支援するセンターが各地に設けられています。ここでは医師、看護師、介護職員がチームとなり、患者と家族を包括的に支える体制が整っています。
特に在宅療養を選んだ場合、訪問診療や訪問看護が提供され、必要に応じて栄養管理やリハビリも連携して行われます。
地域ごとにこうした拠点があることで、患者や家族は安心して医療を受けられます。住んでいる地域の医療環境を知っておくことは、延命治療を選ぶ際の大切な準備になります。

延命治療の法的・倫理的な視点
延命治療を選ぶとき、法律や倫理の側面も重要になります。日本では患者本人の意思を尊重することが基本とされていますが、判断力がなくなった場合には家族や医師が意思決定を担います。
延命措置を続けるか中止するかという選択は、家族に大きな精神的負担を与えるため、あらかじめ本人の希望を文書などで残すことが推奨されています。
また、厚生労働省は終末期医療の指針を提示しており、医療者はそれに基づいて対応します。尊厳死やDNAR(心肺蘇生を行わない指示)などの倫理的課題も含め、社会全体で議論が続けられている分野です。
正しい情報を知り、本人の意思をできるだけ反映させることが重要です。
代表的な延命治療法は「人工呼吸」「人工栄養」「人工透析」の3つ
| 補う機能 | 行われる状況 | |
|---|---|---|
| 人口呼吸 | 呼吸 | 自力で呼吸ができなくなったとき |
| 人口栄養 | 食事・栄養の摂取 | 口から食事ができなくなったとき |
| 人口透析 | 腎臓の働き | 腎臓の機能が低下したとき |
延命治療の中心となるのは、人工呼吸、人工栄養、人工透析の3つです。これらは体の重要な機能が弱まったときに、その役割を補うための処置です。呼吸ができないときには人工呼吸器を使い、食事ができないときには胃ろうや点滴で栄養を補います。
また、腎臓の働きが低下すれば透析によって老廃物を排出します。これらは生命を保つためには欠かせない方法ですが、同時に体への負担や生活の質への影響も大きいのが特徴です。そのため、どの治療を選ぶかは慎重に考える必要があります。
人工呼吸:自力で呼吸できない患者に呼吸器で酸素を送る処置
人工呼吸は、患者が自力で呼吸を維持できなくなったときに、人工呼吸器を用いて酸素を体内に送り込む方法です。
気管にチューブを挿入し、機械で呼吸を管理する場合もあれば、マスクを使用して酸素を補助する形もあります。これにより血液中の酸素を保ち、命をつなぐことが可能になります。
一方で、長期間人工呼吸器を使うと、体に大きな負担がかかり、本人の意思とは関係なく治療が続くこともあります。そのため、医師や家族と十分に話し合い、導入のタイミングや中止の判断を慎重に行うことが求められます。
人工栄養:胃ろうや経静脈栄養で栄養を補給
人工栄養は、口から食事をとれない患者に対して行われる方法です。代表的なのは胃ろうと点滴による栄養補給です。
胃ろうは腹部に直接管を挿入して栄養を送り込むもので、長期的に栄養を確保できます。点滴は血管に栄養を入れる方法で、短期的な補助として用いられることが多いです。
栄養状態を維持することで、体力の低下を防ぎ、リハビリや他の治療と組み合わせることも可能になります。意識がない状態で続けられると、本人にとっての意味を疑問視する声もあります。そのため、導入の可否は本人の希望や家族の考え方を踏まえて判断されます。
人工透析:腎機能が低下した患者の血液から老廃物を除去し尿毒症を防ぐ
人工透析は、腎臓の機能が弱まり血液を浄化できなくなった患者に行われます。血液を体外に取り出して専用の装置でろ過し、不要な老廃物を取り除いた後に再び体に戻す処置です。これによって尿毒症や体のむくみを防ぎ、生命を維持することができます。
透析は週に数回、数時間かけて行う必要があるため、患者の生活に大きな制約を与えます。また、高齢者や重病患者の場合には体への負担も大きく、延命のために透析を続けるかどうかは重要な決断になります。
延命治療は在宅や病院で継続的に実施することで、栄養状態を保ちながら生活の質を支える
延命治療は病院だけでなく、在宅でも続けられるようになっています。訪問医療や看護を利用すれば、自宅で人工栄養や酸素療法を行うことができ、慣れた環境で過ごしながら治療を受けられます。病院での治療に比べ、精神的に安らぎを得られるという利点があります。
栄養状態を維持することは、体力を支え、リハビリの効果を高めるためにも重要です。在宅と病院のどちらを選ぶかは、本人の希望や家族の支援体制によって変わります。どちらにしても、生活の質をどう守るかが大切な視点となります。
緩和ケアやターミナルケアとの違い:生活の質を重視するケア
| 延命治療 | 緩和ケア・ターミナルケア | |
|---|---|---|
| 目的 | 命を延ばす | 生活の質を保つ |
| 重視 | 生命維持 | 痛みや不安の軽減 |
| 内容 | 人口呼吸・人口栄養など | 症状緩和、精神・家族支援 |
延命治療は命をつなぐことを目的としていますが、緩和ケアやターミナルケアは生活の質を重視する点で異なります。
延命治療が「生命維持」に焦点を当てるのに対し、緩和ケアやターミナルケアは身体的・精神的・社会的な苦痛を和らげ、残された時間をできるだけ快適に過ごせるようにすることを目的としています。どちらを選ぶかは、本人と家族の価値観に深く関わる重要な問題です。
延命治療は生命維持を目的とする医療措置
延命治療は、可能な限り命を延ばすことを第一としています。呼吸や栄養、排泄といった基本的な生命活動を支える処置が中心で、病気を治すのではなく、生命をつなぎとめる役割を持ちます。そのため、回復が難しい場合でも治療が続けられることが多いのが特徴です。
命を守るという意味では重要ですが、患者がどのような最期を望むかによっては、治療が本人の意向と合わない場合もあります。このため、治療の選択には本人の意思を反映する仕組みが欠かせません。
ターミナルケアは残された時間の質を高める
ターミナルケアは、回復が見込めない患者に対して、残された時間をできるだけ快適に過ごせるように支援するケアです。医療だけでなく、心のケアや家族へのサポートも含まれており、苦痛の軽減を第一に考えます。
延命治療とは異なり、必ずしも生命を延ばすことを目的としていません。その代わりに、人生の最終段階で「どう過ごしたいか」を重視し、本人の尊厳を守ることを大切にしています。
緩和ケアはがんやAIDSなどの患者が余命に関係なく受けられる総合的なケア
緩和ケアは、病気の進行や余命に関係なく、身体的な痛みや精神的な不安を和らげることを目的とした医療です。がんやAIDSといった重い病気を抱える患者が対象になることが多いですが、回復の可能性がある人も利用できます。
治療の過程で苦痛を減らし、生活の質を保つことを重視します。延命治療が生命を支える方法だとすれば、緩和ケアは「生きる時間をよりよくする」ための支援といえます。
ターミナルケアや緩和ケアはホスピスや特別養護老人ホーム、在宅など介護の場所を選べる
緩和ケアやターミナルケアは、病院だけでなく、ホスピスや特別養護老人ホーム、さらには在宅でも受けることが可能です。施設によって提供されるサービスは異なりますが、いずれも本人や家族が安心して過ごせる環境を整えることを目的としています。
どの場所を選ぶかは、本人の希望や家族の状況によって変わります。自宅で過ごす安心感を重視する人もいれば、専門スタッフが常駐する施設で安心してケアを受けたいと考える人もいます。
延命治療中の介護の目的は本人と家族の生活の質を維持する
延命治療を受ける患者にとって、介護は欠かせない支えです。その目的は単に体を介助することではなく、本人と家族の生活の質を保つことにあります。
医療だけでは補えない日常のサポートを介護が担い、精神的な安心感をもたらします。家族の負担を軽くするためにも、医療と介護が連携し合う仕組みが必要です。
延命治療の期間が長期化すると、身体的・精神的に疲れがたまりやすくなります。そのため介護の目的を「命を支えるだけでなく、生活の安定を維持すること」と理解することが大切です。
医療・介護・リハビリが連携し、家族にも精神的ケアや介護説明を実施
延命治療中の患者は体力が低下しやすく、医療・介護・リハビリが一体となって支える必要があります。リハビリで身体機能を維持しながら、医師と介護スタッフが協力して治療や生活を整える体制が重要です。
また、家族にも丁寧な説明や精神的なケアが行われることで、不安を和らげることができます。患者本人と家族の両方が支えられることで、延命治療はより安心して続けられる環境になります。
費用や保険:延命治療・緩和ケアの料金と支援制度
延命治療には高額な費用がかかりますが、公的な医療保険や支援制度を活用することで負担を軽減できます。緩和ケアや在宅医療でも費用が発生するため、どの制度を利用できるかを確認することが大切です。医療費の自己負担を減らす「高額療養費制度」や、民間の保険商品を併用する方法も選択肢となります。
費用面を理解し準備することは、患者や家族の安心にもつながります。
終末期の入院医療費|日額約28,500円。3割負担なら月25万円程度に
終末期に入院すると、日額で約28,500円程度かかります。自己負担が3割の患者では、1か月の費用が25万円程度に達することもあります。この金額は家計にとって大きな負担です。
そのため、延命治療を続けるかどうかを判断するとき、費用の現実も無視できません。医療の質と家族の生活をどう両立するか、冷静な判断が求められます。
なお、終末期医療の費用は、医療内容・病床区分・地域差によって大きく変わるため、具体的な金額については医療機関や相談員に確認するのが確実です。
高額療養費制度利用で月額18,000〜57,600円程度を上限に医療費が補填
高額療養費制度を利用すれば、医療費の自己負担には上限が設けられます。所得に応じて18,000円から57,600円程度が目安となり、それ以上の費用は補填されます。
この制度を知っておくことで、延命治療を選択するときに費用の心配を軽減できます。適切に制度を活用することが、安心して治療を続けるための重要な準備になります。
費用負担軽減には保険会社やメンタル保険などの民間保険を比較を
公的制度に加えて、民間の保険商品も費用軽減の助けになります。がん保険や医療保険に加入していれば、入院費や治療費を補える場合があります。また、精神的ケアを支援する保険も登場しており、介護する家族にとっても安心につながります。
複数の保険を比較して、自分や家族に合ったものを選ぶことが、経済的負担を減らすポイントです。

定期検診やがん検診の意義
定期検診やがん検診を受けることは、延命治療に至る前に病気を早期発見するために大切です。病気が進行してから延命治療を検討するのではなく、事前に健康状態を知り、治療や生活の選択肢を広げることにつながります。
検診を通じて、自分の将来に備えた医療や保険、入院の仕方をあらかじめ考えておくことが可能です。
がん入院の場合、がん保険や会社の団体保険の活用
がんで入院した場合には、医療費が高額になるため、がん保険や勤務先の団体保険を活用できるかどうかが大きな助けとなります。民間のがん保険では入院費や治療費の一部が補償され、長期入院が必要な場合でも経済的負担を軽減できます。
会社員であれば、福利厚生として団体保険に加入しているケースも多く、個人契約よりも有利な条件で補償を受けられる場合があります。こうした保険制度は、延命治療や緩和ケアを含む入院生活を支える重要な手段です。
自分や家族がどのような保険に加入しているかを事前に確認しておくことは、安心して治療に臨むための準備になります。経済的な不安を減らすことは、患者や家族の精神的な支えにもつながります。
医療にかかるお金を理解しておく(入院料金や個室料金など)
入院生活では、医療費以外にも個室料金や食事代、生活に必要なサービス料金が発生します。これらの費用は保険でカバーされない場合が多く、予想以上に家計へ影響を与えることがあります。
個室を希望する場合には、病院ごとに差額ベッド代が異なり、1日数千円から数万円に及ぶこともあります。さらに食事代や日用品費も積み重なると大きな出費になるため、入院前に全体の費用構成を理解しておくことが大切です。
医療費だけでなく、こうした付随する費用まで把握することが、現実的な計画を立てる第一歩になります。あらかじめ費用を見積もることで、保険や貯蓄をどう活用するか判断しやすくなります。
延命治療のメリット:命をつなぎ準備の時間を得られる

延命治療には、患者や家族にとって大切なメリットがあります。人工呼吸や人工栄養などの医療処置を通じて命を維持することで、回復の可能性が生まれる場合があります。また、患者が家族と過ごせる時間を確保できることも大きな意味を持ちます。
さらに、延命によって得られた時間は終活や相続の整理など、将来に備える準備期間として活用できます。本人が安心して自分らしい最期を迎えるための環境づくりに役立ちます。
このように延命治療は単なる医療行為ではなく、大切な時間を与えてくれる価値ある手段ともいえます。
メリット①回復の可能性が生まれ、高齢の患者でも家族と過ごす時間を得られる
延命治療によって、患者が一時的に体調を回復し、家族と共に過ごせる時間を確保できることがあります。高齢の患者でも、治療を受けることで数週間から数か月の余命が得られることがあり、その間に家族との会話や思い出づくりが可能です。
命をつなぐことそのものが、患者や家族にとって大きな価値となることがあります。人生の最後に愛する人と時間を共有できることは、本人にとっても家族にとってもかけがえのない意味を持ちます。
延命治療が生み出す時間は、ただの延長ではなく、感情的なつながりを強める大切な機会でもあります。
メリット②家族の身体的負担や在宅介護の時間的制約の減少
入院や施設で延命治療を受けることで、在宅で介護を担う家族の負担が軽減されます。自宅での介護は肉体的にも精神的にも負担が大きく、長期になるほど家族の健康にも影響します。
延命治療を病院や施設に任せることで、家族は介護から一時的に解放され、自分の生活や仕事を守る余裕が生まれます。その結果、家族の心身の健康を維持することができ、患者にとっても安定した支援を受けやすくなります。
家族全体の生活を守るという意味でも、延命治療は大きな役割を果たします。
メリット③入院や施設生活の間に終活や相続の整理などライフプランを立てる猶予ができる
延命治療によって得られる時間は、本人や家族にとって将来の準備を整える貴重な猶予となります。終活や相続の整理、財産分与の計画などは、通常の生活の中では後回しになりがちです。
延命の時間を活用すれば、家族へのメッセージを残したり、大切な書類を整えたりと、安心できる最期に向けた準備が可能になります。本人も納得して残りの時間を過ごせるため、精神的な安らぎを得られます。
準備を整えることは、残された家族にとっても大きな支えとなります。
メリット④自分に合った施設を探すことで快適なケアを受けられる
延命治療を受けながら、自分に適した施設や療養環境を探す時間が得られるのもメリットのひとつです。快適な居住環境や信頼できるスタッフがいる施設に出会えることで、治療を続けながら生活の質を高めることができます。
施設ごとの特色を比較し、本人に合った場所を選ぶことで安心して療養生活を送ることが可能です。延命の時間は、より良い環境を選択するための大切な猶予期間となります。
本人と家族が納得できる施設選びを行うことは、心の安定にもつながります。
メリット⑤リハビリや栄養管理を組み合わせることで、患者の状態を改善できるケースもある
延命治療と並行してリハビリや栄養管理を取り入れることで、患者の体調が改善する場合もあります。適切な栄養補給と身体機能の維持は、治療効果を高め、生活の質を支える重要な要素です。
一時的に体力が回復することで、再び家族と会話を楽しんだり、自分らしい時間を過ごせることもあります。単に命を延ばすだけではなく、生活に前向きな変化をもたらすことも可能です。
延命治療は「命を延ばすだけの医療」ではなく、次の生活につなげる可能性を持った取り組みでもあります。
延命治療のデメリット:本人の苦痛や家族の精神的負担
 本人が望んでいない処置が行われたり、延命治療には多くのメリットがありますが、同時にデメリットも存在し医療費が高額になったりする可能性があります。
本人が望んでいない処置が行われたり、延命治療には多くのメリットがありますが、同時にデメリットも存在し医療費が高額になったりする可能性があります。
さらに、意識がないまま人工呼吸や栄養で生命を維持することは、本人にとって苦痛となる場合もあります。
また、治療を続けるか中止するかを家族が決断しなければならないこともあり、その際に大きな精神的負担を感じやすいのも現実です。延命治療は命をつなぐ一方で、本人と家族双方に複雑な悩みを生じさせるものでもあります。
デメリット①本人の意向と違う処置になるリスクがある
延命治療は、患者が事前に希望を示していない場合、家族や医師が判断して処置を行うことになります。その結果、本人が望まない形で命を延ばす治療が行われる可能性があります。
例えば「自然に最期を迎えたい」と考えていた患者が、意思を伝えていなかったために人工呼吸器を装着されるケースもあります。こうした状況は本人にとって望まぬ結果であり、家族にも葛藤を残すことになります。
事前に本人の意思を確認しておくことが、こうしたリスクを回避する最も確実な方法です。
デメリット②医療費が高額になり、介護の最期まで費用負担が続く
延命治療は長期に及ぶことが多く、その分医療費も高額になります。入院費用や処置代、薬代が重なり、家族にとって経済的な負担が大きな問題となります。
たとえ高額療養費制度などで一部が補填されても、生活費や介護費と並行して支払いを続けるのは容易ではありません。特に数か月から数年にわたり治療が継続した場合、家計に深刻な影響を与えることがあります。
費用の現実を理解したうえで延命治療を選択することが、家族の生活を守るためにも重要です。
デメリット③意識のないまま人工呼吸や栄養で生かされることで本人に苦痛を与える可能性もある
延命治療の多くは、人工呼吸器や胃ろうなど身体に管を挿入して行われます。意識がない状態であっても体には強い刺激が加わり、苦痛を伴う場合があります。
本人が治療を望んでいなければ、その苦痛は意味のない延命となる可能性があります。また、本人の尊厳を守る観点からも問題視されることが少なくありません。
延命治療をどう考えるかは、本人の価値観や生活の質をどう捉えるかに深く関わっています。
デメリット④家族が延命治療の中止を決断した場合、自責の念を抱えて精神的苦痛を感じやすい
延命治療を続けるか中止するかの判断を家族が下す場合、その決断は大きな精神的負担となります。治療を中止した結果、命が尽きれば「自分が見放したのではないか」と強い罪悪感に苦しむ人も少なくありません。
家族にとっては愛する人の命に関わる重大な選択であり、心の傷となるケースもあります。医療者やカウンセラーによる心理的支援を受けながら判断することが、家族の負担を軽減する手助けになります。

延命治療を進める上で、介護の処置や内容を理解したうえで慎重な選択をすることが重要
延命治療を受けるかどうかは、本人と家族にとって人生を左右する大きな決断です。単に「命を延ばせるから選ぶ」というだけではなく、介護の処置や治療内容がもたらす影響を理解したうえで判断する必要があります。
本人の意思を第一に尊重することが大前提ですが、そのためには事前に準備を進め、家族や医師と話し合うことが不可欠です。十分な理解と相談を経て選んだ選択肢であれば、後悔の少ない決断につながります。
本人の意思を尊重するための準備と相談
本人の希望を尊重するには、できるだけ早い段階で家族や医師と話し合うことが重要です。治療を望むのか自然な最期を迎えたいのか、考えを共有しておくことで、後に混乱や衝突を防ぐことができます。
このような事前の準備や相談は、家族が決断を迫られたときに迷いを少なくし、納得した判断を可能にします。本人の声を聞き、共有することが最も大切です。
終末期の意思を示すリビングウィルを作成|最期に受けたい医療や場所を明確にする
リビングウィルは、自分が終末期にどのような医療を受けたいか、または受けたくないかを明記する文書です。例えば「延命治療は望まない」「自宅で最期を迎えたい」など、意思を明確に示せます。
これを作成しておくことで、家族や医師は本人の意向を尊重しやすくなり、不必要な処置を避けることができます。事前に準備することで、本人にとって安心で納得できる最期につながります。
尊厳死宣言公正証書を用意することで、延命措置を拒否したい意志が伝わりやすい
尊厳死宣言公正証書は、公証役場で作成する正式な文書で、延命治療を望まない意思を明確に残す方法です。法的な効力を持つため、家族や医師も本人の希望を尊重しやすくなります。
この証書を準備しておけば、延命治療の是非を巡って家族が迷うことが減り、安心して本人の意志に従った選択を行うことができます。
家族や医師、ケアマネジャーと人生会議(ACP)を行い、目的を共有する
人生会議(ACP)は、本人と家族、医療関係者が集まり、将来どのような医療やケアを望むかを話し合う場です。定期的に実施することで、本人の希望が変わっても柔軟に対応できます。
家族にとっても「本人はこう考えていた」と確信を持って判断できるため、迷いが少なくなります。人生会議は本人の尊厳を守るために欠かせない取り組みです。
アンケート調査では高齢者の91.1%が自然死を希望しており、本人の意向を尊重した準備が大切
調査によると、高齢者の約9割が延命治療を望まず、自然な最期を希望しています。多くの人が「苦痛を伴わず自然に死を迎えたい」と考えており、延命治療が必ずしも望まれていないことが分かります。
そのため、本人の希望を事前に確認し、準備しておくことが大切です。家族にとっても、尊重すべき本人の意思を知っておくことは安心につながります。
参照元:内閣府「第1章 第2節 3 (4)延命治療は行わず「自然にまかせてほしい」が91.1%」
地域医療ブロックやオンライン支援を活用し、家族全員で意思決定に参加する
延命治療を行うかどうかは、家族全員で話し合うべき重要な問題です。地域ごとに設けられた医療支援ブロックや、オンライン相談サービスを活用することで、専門家の助言を受けながら意思決定を進められます。
家族だけで抱え込まず、外部のサポートを利用することでより客観的な視点が得られ、納得感のある選択を行いやすくなります。
介護施設や住まいの選択:ホスピス・高齢者施設の種類を探す
延命治療を続けるか、それとも緩和ケアへ切り替えるかによって、選ぶべき介護施設や住まいは大きく変わります。延命治療を希望する場合には、医療体制が整った病院併設型の施設や集中ケアが可能な療養型病床が必要になります。
一方で、生活の質を重視して緩和ケアを選ぶ場合には、ホスピスや特別養護老人ホームといった環境が適しています。本人の意志を尊重しながら、その人に合った施設を早めに検討しておくことが、安心した最期につながります。
延命治療を行うか、緩和ケアに切り替えるかによって住まいや施設の種類が変わる
延命治療を優先する場合、24時間体制で医師や看護師が常駐する施設が必要です。人工呼吸器や透析装置などの医療機器を備えた病院や療養型施設が対象となります。
一方で、延命よりも生活の質を重視する場合には、緩和ケア病棟やホスピス、自宅での在宅ケアといった選択肢があります。いずれを選ぶにしても、本人の意志を確認し、家族が納得して選択することが大切です。
定義や目的を理解し、地域のおすすめ施設を探す
施設を選ぶ際には、延命治療を目的とするのか、苦痛を和らげる緩和ケアを中心にするのかといった目的を明確に理解することが必要です。
地域ごとに特色のある施設が存在するため、医師やケアマネジャーに相談しながら、本人の希望に合った施設を探すのが安心です。選択肢を早めに把握しておくことで、急な入院や体調の変化にも落ち着いて対応できます。
高齢者向け施設やホスピスは医療や介護スタッフが連携し、介護内容を家族に説明しながら対応
高齢者施設やホスピスでは、医療と介護のスタッフが連携して患者を支えます。介護の方針や治療内容を家族に丁寧に説明しながら進めることで、不安を和らげ、安心して任せられる環境を整えています。
患者本人だけでなく家族への配慮も重視され、情報共有や相談体制が整っていることが特徴です。こうした体制が整っている施設は、延命治療や緩和ケアを問わず大きな支えとなります。
施設ごとに入院個室の有無やサービス内容、夜間対応の可否が異なる
介護施設や病院ごとに、個室の有無やサービス内容、夜間の対応体制は異なります。静かな環境を望むのか、夜間のサポートを重視するのか、家族が何を優先するかによって選択すべき施設は変わります。
事前に見学や相談を行い、自分たちの希望に合う環境かどうかを確認しておくことが大切です。比較検討を通じて満足度の高い選択ができます。
医療とリハビリが一体化したセンターや温泉を併設した療養施設などもある
近年では、医療とリハビリを一体化した総合的なケアセンターや、温泉を併設してリラックス効果を取り入れる療養施設も増えています。これらは身体だけでなく心のケアにもつながる点が大きな特徴です。
患者が安心して過ごせる環境を選ぶことは、延命治療を続けるかどうかにかかわらず、生活の質を高めるうえで重要な要素となります。
リハビリ・療養支援と栄養管理:生活の質を保つ取り組み
延命治療中であっても、生活の質を維持するためにはリハビリや栄養管理が欠かせません。療養期間が長期化するほど体力や筋力が低下しやすく、リハビリを行わなければ寝たきりになるリスクが高まります。
また、適切な栄養補給は体調を安定させるための基本であり、リハビリと組み合わせることでより効果的に生活の質を高めることができます。医療、介護、リハビリの三者が連携することが、延命治療を受ける患者にとって重要な支えとなります。
療養期間中はリハビリや理学療法が不可欠|連携して身体機能を維持する
療養中は筋肉の衰えや関節の硬直が進みやすく、日常生活に大きな支障をきたします。そのため理学療法士や作業療法士によるリハビリが不可欠です。
医師や介護スタッフと連携してリハビリを続けることで、できる限り自立した生活を維持できます。身体機能の維持は患者の自信や心の安定にも直結するため、延命治療と並行して実施する価値があります。
栄養管理や食事支援を行い、リハビリと組み合わせてQOLを向上
延命治療では、経口摂取が難しい場合に人工栄養を利用することがありますが、その際も栄養バランスを整えることが重要です。栄養士や医師が管理することで体力を維持し、リハビリ効果を高めることができます。
食事支援を行うことで「食べる楽しみ」を感じられるのも大切な要素です。栄養とリハビリを組み合わせることで、生活の質(QOL)をより高い水準で保つことが可能となります。
在宅療養では地域のリハビリセンターや訪問リハビリを活用|オンライン支援も利用可能
在宅療養を選択した場合でも、地域のリハビリセンターや訪問リハビリを活用することで身体機能の維持を続けられます。最近ではオンラインでの運動指導や相談サービスも広がり、通院負担を減らしながらサポートを受けられます。
こうした支援を組み合わせることで、自宅にいながらでも安心して生活を送ることが可能となります。

がん患者と延命治療:治療選択・ケア・保険のポイント
がん患者にとって延命治療は、抗がん剤や放射線治療と併用されることが多く、緩和ケアやターミナルケアと並行して進められるケースもあります。治療を続けるかどうかは病状や本人の希望に大きく左右され、保険制度の利用も重要な支えとなります。
食事や栄養管理をしながら体力を保つことが、治療を受けるうえで不可欠です。本人と家族、医療チームが協力して生活の質を維持することが求められます。
がん患者の延命治療には抗がん剤や放射線の通院治療もあり、食事や栄養管理が重要
抗がん剤や放射線治療は副作用が強く、患者の体力を大きく奪うことがあります。延命治療を受けながらでも栄養補給を徹底し、体力を少しでも維持することが大切です。
栄養状態が安定することで治療効果が高まり、延命治療の質も向上します。
がん専門病院やがんセンター|緩和ケアとターミナルケアを併用し、がんケアチームが生活の質を支援
がん専門病院やがんセンターでは、延命治療に加えて緩和ケアやターミナルケアを併用し、患者の心身を支える体制が整っています。医師や看護師、栄養士、心理士など多職種がチームとなって協力することで、生活全体を支援することが可能です。
こうした包括的な体制は、患者だけでなく家族にとっても大きな安心材料となります。
がん保険を比較して治療費の負担軽減。がん事例を参考に保険の選び方を検討する
がん治療は長期化しやすく費用が高額になるため、がん保険の有無は重要なポイントです。複数の保険を比較し、どのような補償があるかを確認しておくことが、費用負担を軽減するために役立ちます。
過去の事例を参考に、自分に必要な補償が備わっているかを検討し、最適な保険を選ぶことが安心につながります。
がん通院・入院の仕方によって保険の補償内容が変化するため、医師と相談して計画を立てる
がん治療では、入院か通院かによってかかる費用が変わり、保険の補償内容も異なります。そのため、医師と相談して治療計画を立て、最適な保険利用ができるように準備することが欠かせません。
治療と経済面の両立を意識することで、長期の療養生活にも備えることができます。
末期がん患者は治療よりもがんターミナルケアを重視する
病状が末期に至った場合には、延命治療よりも苦痛を和らげるターミナルケアを選ぶ人が増えます。無理な治療を避け、残された時間を穏やかに過ごすことを目的とする選択です。
本人の意思を尊重し、家族と共有しながら最適なケアを受けることが求められます。
終末期医療の多様性
海外や地域差と温泉など独自の取り組み
終末期医療の在り方は国や地域によって大きく異なります。欧米ではDNARや尊厳死が一般的に選択される一方で、日本ではまだ議論の途中にあります。また、自然環境や温泉を取り入れる独自の取り組みを行う施設も存在します。
こうした多様な事例を知ることは、自分や家族にとって最適な医療やケアを選ぶ参考となります。
海外ではDNARや尊厳死が一般的な選択肢に。延命治療に対する考え方に地域差がある
欧米諸国ではDNAR(心肺蘇生を行わない指示)や尊厳死が法的に認められ、一般的な選択肢となっています。宗教や文化の違いにより、延命治療の考え方には地域差が見られます。
日本における議論を進めるうえでも、海外の取り組みを学ぶことは有益です。
医師や看護師のキャリアを積む過程で海外研修を行い、人気の高い医師は新しいライフケアモデルを導入
医師や看護師が海外で研修を受けることで、異なる終末期医療の考え方を学ぶ機会があります。その経験を生かして新しいケアモデルを導入する医療者も増えています。
こうした国際的な視点は、終末期医療の質を向上させ、患者や家族に新しい選択肢を与えています。
終末期医療に温泉療養や自然の力を取り入れる施設もあり、患者と家族が心身ともにリラックスできる
日本国内の一部では、温泉や自然を利用して患者と家族の心身を癒す施設も登場しています。自然環境の中で過ごすことは、精神的な安定につながり、残りの時間を穏やかに過ごす手助けとなります。
医療に加えて環境面の工夫を取り入れることが、生活の質を支える新しい形のケアとして注目されています。
延命治療に関するよくある質問
延命治療は命をつなぐための重要な医療ですが、多くの人が同じような疑問を抱きます。代表的なのは「途中でやめることは可能か」「寿命はどのくらい延びるのか」という点です。これらの疑問を事前に理解しておくことで、いざ判断を迫られた際に冷静な選択がしやすくなります。
延命治療をやめることはできますか?
延命治療は開始した後でも中止することが可能です。ただし、その判断は容易ではなく、本人の意思を尊重することが基本となります。本人が意思を示せない場合には、家族や医師が協議して決定する必要があります。
治療の中止は「命を縮める」ことではなく「不要な苦痛を避ける」ための選択と考えることが大切です。そのためにもリビングウィルや人生会議で希望を事前に共有しておくことが望まれます。
延命治療を受けると寿命はどのくらい延びますか?
延命治療によって寿命がどの程度延びるかは、病気の進行度や体力、栄養状態によって異なります。数日から数週間の延長になる場合もあれば、条件によっては数か月から数年延びることもあります。
ただし延命治療はあくまで生命維持を目的とするものであり、必ずしも生活の質が高まるわけではありません。大切なのは「どれだけ生きるか」だけでなく「どう生きるか」を家族と共に考えることです。
延命治療は費用・保険・施設選びを基準に、本人の意思と家族の希望を尊重することが大切
延命治療は人工呼吸・人工栄養・人工透析といった方法を通じて命を支える手段です。命をつなぐことで回復の可能性や準備の時間を得られる一方、本人の苦痛や家族の負担が増える可能性もあります。
費用や保険制度を理解し、介護や施設の選択肢を比較することは現実的な課題です。そして何よりも重要なのは、本人の意思を尊重し、家族と共有して後悔のない選択を行うことです。延命治療は「命を延ばすための医療」であると同時に「どう生きたいか、どう最期を迎えたいか」を考える大切な機会でもあります。
まずはお気軽にご相談ください。









泌尿器科専門医の資格を持ち、泌尿器科分野はもちろん、EDやブライダルチェックなど患者様のお悩みに幅広く対応しています。